Recoñecendo a información posterior a continuación, aproximadamente máis de 2 millóns de persoas resultan feridas nos accidentes automovilísticos cada ano e, entre estes incidentes, a maioría das persoas implicadas son diagnosticadas por feridas graves e / ou lesións no pescozo. Cando a estrutura complexa do pescozo está suxeita a un trauma, o dano tisular e outras complicacións médicas poden ocorrer. A disección da arteria vertebral, ou a VAD, caracterízase por unha lagrimalidade tipo flap sobre o revestimento interno da arteria vertebral encargada de proporcionar sangue ao cerebro. Despois da bágoa, o sangue pode entrar na parede arterial e formar un coágulo sanguíneo, engrosando o muro da arteria e frecuentemente impedindo o fluxo sanguíneo.
A través de anos de experiencia practicando coidados quiroprácticos, o VAD a miúdo pode seguir despois dun trauma no pescozo, como o que ocorre nun accidente automovilístico ou unha lesión por latigazo. Os síntomas da disección da arteria vertebral inclúen dor na cabeza e no pescozo, así como síntomas de ictus intermitentes ou permanentes, como dificultade para falar, alteración da coordinación e perda de visión. A VAD ou disección da arteria vertebral xeralmente diagnostícase cunha tomografía computarizada ou resonancia magnética con contraste.
Contidos
Abstracto
Unha muller de 30 anos presentouse a un servizo de emerxencias con aparición repentina de perda transitoria da visión periférica esquerda. Debido a unha historia de dores de cabeza de enxaqueca, foi liberada cun diagnóstico de enxaqueca ocular. Dous días despois, buscou coidados quiroprácticos para o principal síntoma dunha forte dor no pescozo. O quiropráctico sospeitou da posibilidade de disección da arteria vertebral (VAD). Non se realizou ningunha manipulación; en vez diso, obtívose unha anxiografía por MR (MRA) do pescozo, que revelou un VAD esquerdo agudo con formación de trombo precoz. O paciente foi sometido a terapia con aspirina. Repita MRA do pescozo 3 meses despois revelou a resolución do trombo, sen progresión ao accidente vascular cerebral. Este caso ilustra a importancia de que todos os proveedores de asistencia sanitaria que ven pacientes con dor no pescozo e dor de cabeza estean atentos á presentación sintomática de posibles AVD en curso.
Fondo
A disección da arteria vertebral (VAD) que leva ao ictus é un trastorno pouco común pero potencialmente grave. A incidencia de ictus relacionada co sistema vertebrobasilar varía de 0.75 a 1.12 / 100 000 anos-persoa. O proceso patolóxico en VAD normalmente implica a disección da parede da arteria seguida algún tempo despois pola formación de trombos, que pode causar oclusión arterial ou pode levar á embolización, provocando a oclusión dunha ou máis das ramas distais da arteria vertebral, incluída a basilar. arteria, que pode ser catastrófica. A VAD normalmente ocorre en pacientes que presentan unha debilidade inherente e transitoria na parede arterial. Polo menos nun 80% dos casos, os síntomas iniciais inclúen dor no pescozo con ou sen dor de cabeza.
Moitos pacientes con VAD poden presentarse nos primeiros estadios aos quiroprácticos que buscan aliviar a dor no pescozo e a dor de cabeza, sen entender que están experimentando VAD. En moitos destes casos, o paciente desenvolve un golpe máis tarde. Ata hai pouco, supoñíase que a disección (e posterior accidente vascular cerebral) foi causada por terapia manipuladora cervical (CMT). Non obstante, mentres os primeiros estudos atoparon unha asociación entre as visitas a un quiropráctico e un accidente cerebrovascular posterior relacionado co VAD, os datos recentes suxiren que esta relación non é causal.
Este informe do caso é ilustrativo do escenario en que un paciente con VAD non diagnosticado na evolución consultaba un quiropráctico para dor de cabeza e dor de cabeza. Despois dunha exhaustiva historia e exame, o quiropráctico sospeitaba que VAD non realizaba a CMT. En vez diso, o paciente foi referido para unha posterior avaliación, que detectou un VAD en progreso. Se pensaba que o diagnóstico pronto e o tratamento anticoagulante evitaban a progresión a un accidente vascular cerebral.
Presentación de casos
Unha muller doutro xeito saudable de 30 anos consultou a un quiropráctico (DBF), informando sobre a dor do pescozo do lado dereito na rexión suboccipital. A paciente informou de que, 3 días antes, acudira ao servizo de urxencias do hospital local (DE) debido á aparición repentina da perda da visión periférica esquerda. Os síntomas visuais interferían na súa capacidade de ver a través do ollo esquerdo; isto acompañábase de "adormecemento" na pálpebra esquerda. Preto de 2? Semanas antes desta visita ED, experimentou un episodio de dor aguda no pescozo esquerdo con forte dor de cabeza esquerda. Tamén relatou unha historia de dor de cabeza de enxaqueca sen prodromo. Foi liberada da DE cun diagnóstico provisional de enxaqueca ocular. Nunca antes fora diagnosticada de enxaqueca ocular e nunca experimentara alteracións visuais coas xaquecas anteriores.
Pouco despois de resolverse os síntomas oculares do lado esquerdo, de súpeto desenvolveu unha dor no pescozo do lado dereito sen provocación, para o que buscou tratamento quiropráctico. Tamén informou dun episodio transitorio de trastorno visual do lado dereito que se produciu tamén ese mesmo día. Describiuse como unha borrosa repentina de curta duración e resolta espontaneamente antes do día da súa presentación para o exame quiropráctico. Cando se presentou ao exame quiropráctico inicial, negou a alteración visual actual. Ela dixo que non experimentaba adormecemento, parestesia ou perda motora nas extremidades superiores ou inferiores. Ela negou a ataxia ou a dificultade para equilibrar. A historia clínica foi notable para o parto 2 meses antes da presentación inicial. Ela afirmou que as súas dores de cabeza de enxaqueca estaban asociadas ao seu ciclo menstrual. A historia familiar foi notable por un aneurisma de aorta torácica ascendente espontáneo na súa irmá maior, que tiña uns 30 anos cando se produciu o seu aneurisma.
Investigacións
Baseado na historia de aparición súbita de dor cervical superior alta e dor de cabeza con trastornos visuais e adormecemento ocular, o DC estaba preocupado pola posibilidade de VAD precoz. Ordenouse unha anxiografía urxente por resonancia magnética (MRA) do pescozo e da cabeza, xunto coa resonancia magnética da cabeza. Non se realizou exame nin manipulación da columna cervical debido á sospeita de que a dor no pescozo estaba relacionada con VAD en lugar de cun trastorno cervical "mecánico".
A MRA do pescozo demostrou que a arteria vertebral esquerda era pequena e de calibre irregular, estendéndose desde a cefalada do nivel C7 ata o C2, consistente coa disección. Houbo un verdadeiro lumen patente cun manguito circundante de hiperintensidade T1, consistente coa disección con trombo subintimal dentro do falso lumen (Figuras 1 e? 2). A resonancia magnética da cabeza con e sen contraste e a MRA da cabeza sen contraste non foron notables. En concreto, non houbo extensión intracraneal da disección nin evidencia de infarto. A perfusión por RM do cerebro non revelou anomalías de perfusión focal.
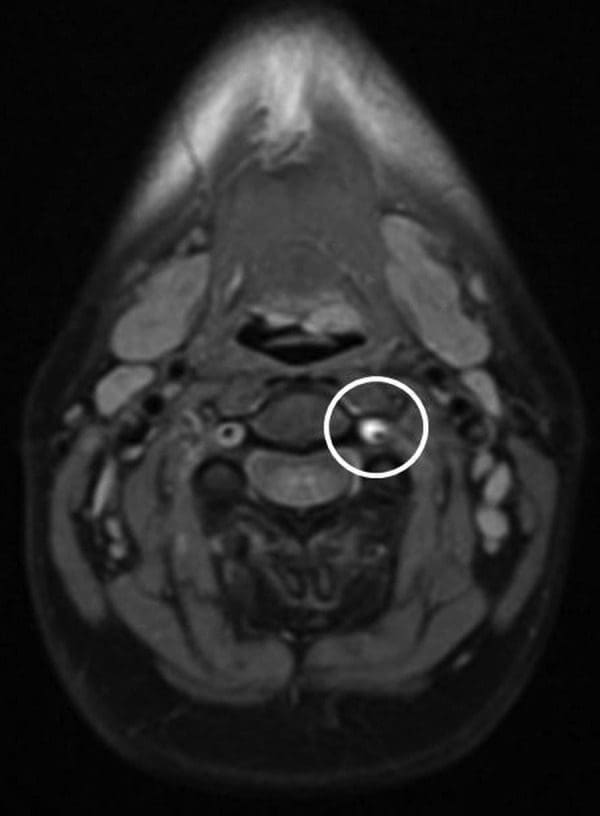
Imaxe 1: A imaxe da densidade de protóns axiais demostra a hiperintensidade circunferencial que rodea á arteria vertebral cervical esquerda (que representa o falso lume). Observe un calibre reducido do verdadeiro lumen (baleiro negro baleiro) con respecto á arteria vertebral dereita.
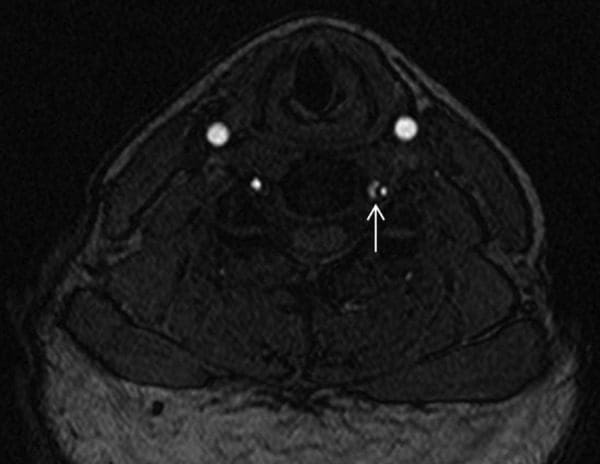
Imaxe 2: A imaxe axial a partir do tempo tridimensional de voo MRA demostra a solapa de disección hypointense T1 que separa o verdadeiro lumen (lateral) do falso lumen (medial). MRA, angiografía de MR.
Diagnóstico diferencial
A DE liberou á paciente cun diagnóstico provisional de enxaqueca ocular, debido á súa historia de dores de cabeza de enxaqueca. Non obstante, a paciente afirmou que a dor de cabeza pola parte esquerda era atípica, como nada que antes experimentara. As súas xaquecas anteriores estaban asociadas ao seu ciclo menstrual, pero non a ningún cambio de visión. Nunca antes fora diagnosticada de enxaqueca ocular. A MRA da rexión cervical revelou que o paciente tiña unha disección aguda con formación de trombo na arteria vertebral esquerda.
Tratamento
Debido ao potencial de ictus inminente asociado a un VAD agudo con formación de trombo, o paciente foi ingresado no servizo de ictus de neuroloxía para un seguimento neurolóxico próximo. Durante o seu ingreso, a paciente non experimentou recorrencia de déficits neurolóxicos e melloraron as dores de cabeza. Foi dada de alta ao día seguinte cun diagnóstico de VAD esquerdo e ataque isquémico transitorio. Foi instruída para evitar exercicios vigorosos e traumatismos no pescozo. Recibiuse aspirina diaria (325 mg) para continuar durante 3-6 meses despois do alta.
Resultado e Seguimento
Despois da alta do servizo de ictus, a paciente non repetiu dor de cabeza nin trastornos visuais e os síntomas da dor no pescozo posterior resolvéronse. A repetición de imaxes realizouse 3 meses despois da presentación, o que demostrou un mellor calibre da arteria vertebral esquerda cervical con resolución do trombo dentro do falso lumen (Figura 3). A imaxe do compartimento intracraneal permaneceu normal, sen evidencias de infarto de intervalo ou asimetría de perfusión.
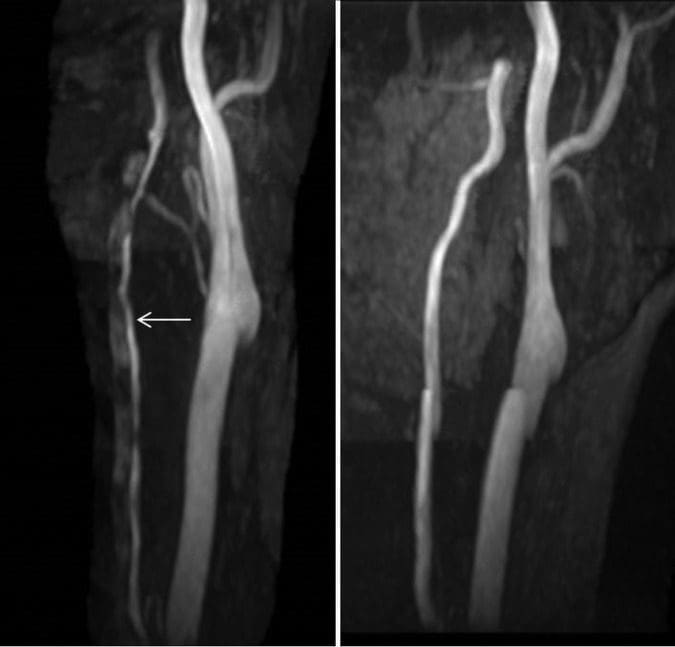
Imaxe 3: As imaxes de proxección de intensidade máxima (MIP) a partir do MRA tridimensional de tempo de voo (a imaxe esquerda atópase no momento da presentación e a imaxe correcta atópase no seguimento de 3). A imaxe inicial mostra un calibre marcadamente diminutivo da arteria vertebral esquerda
Conversa
Pénsase que o proceso fisiopatolóxico do VAD comeza coa dexeneración dos tecidos no bordo medial-adventicial da arteria vertebral, o que leva ao desenvolvemento de microhaematomas dentro da parede da arteria e, finalmente, do desgarro arterial. Isto pode provocar a fuga de sangue na parede arterial, provocando a oclusión do lumen coa posterior formación e trombo de embolización, dando lugar a un derrame cerebral relacionado cunha das ramas da arteria vertebral. Este proceso patolóxico é similar ao da disección espontánea da arteria carótida, disección espontánea da aorta torácica e disección espontánea da arteria coronaria. Todas estas condicións adoitan ocorrer en adultos máis novos e algúns especulan que poden formar parte dun proceso fisiopatolóxico herdado común. Neste caso é salientable o feito de que a irmá maior do paciente experimentara un aneurisma espontáneo de aorta torácica (probablemente unha disección) aproximadamente á mesma idade (30? Anos) que tiña esta paciente cando experimentou o VAD.
Mentres a disección é a miúdo repentina, o compromiso luminal e as complicacións de VAD poden evolucionar gradualmente levando a síntomas e presentación variables, dependendo do estadio da enfermidade. A disección en si, que se desenvolve un pouco antes do inicio da isquemia neuronal, pode causar a estimulación dos receptores nociceptivos na arteria, producindo dor que se sente máis comúnmente na columna vertebral superior ou na cabeza. Só despois de que o proceso fisiopatolóxico avanza ata o punto de completa oclusión arterial ou formación de trombos con embolización distal ocorre a manifestación total do infarto. Non obstante, como se ilustra neste caso, os síntomas neurolóxicos poden desenvolverse no inicio do proceso, en particular nos casos nos que o verdadeiro lume demostra unha diminución significativa do calibre secundario á compresión.
Hai varios aspectos interesantes neste caso. En primeiro lugar, destaca a importancia de que os médicos da columna vertebral estean atentos á posibilidade de que o que poida parecer unha dor de pescozo "mecánica" típica poida ser algo potencialmente máis sinistro, como o VAD. A aparición súbita de dor suboccipital intensa, con ou sen dor de cabeza, e síntomas neurolóxicos relacionados co tronco cerebral que acompañan, debería alertar ao médico sobre a posibilidade de ADV. Como no caso que se informa aquí, os pacientes con antecedentes de enxaqueca normalmente describirán a dor de cabeza como diferente á súa enxaqueca habitual. Debe realizarse un exame neurolóxico coidadoso, buscando posibles déficits neurolóxicos sutís, aínda que o exame neurolóxico a miúdo será negativo nas primeiras fases do VAD.
En segundo lugar, unha tríada de síntomas suscitou a preocupación de que o paciente estea experimentando un VAD en curso. A tríada de síntomas incluía: (1) aparición espontánea de dor cervical superior grave; (2) dores de cabeza severos que eran claramente diferentes das migrañas normais do paciente; e (3) síntomas neurolóxicos relacionados co tronco cerebral (en forma de trastornos visuales transitorios). En particular, o coidadoso exame neurolóxico foi negativo. Non obstante, a historia foi de bastante preocupación para levar a cabo unha investigación inmediata.
Cando se sospeita VAD pero non hai signos de accidente vascular cerebral absolutos, indícase a imaxe vascular inmediata. Mentres a avaliación óptima de imaxe de VAD segue sendo controvertida, MRA ou CTA son os estudos diagnósticos de elección tendo en conta a súa excelente delineación anatómica e capacidade para evaluar por complicacións (incluíndo infarto e cambios na perfusión cerebral). Algúns defenden o uso de ultrasóns Doppler; con todo, ten unha utilidade limitada ao transcorrer a arteria vertebral no pescozo e unha avaliación limitada das cefaleas arteriales vertebrales á orixe. Ademais, é improbable que a imaxe de ultrasóns permita a visualización da propia disección e poida ser negativa en ausencia de oclusión arterial significativa.
En terceiro lugar, este caso é interesante á luz da polémica sobre a manipulación cervical como "causa" potencial de VAD. Aínda que os informes de casos presentaron pacientes que experimentaron un ictus relacionado con VAD despois da manipulación cervical e estudos de control de casos atoparon unha asociación estatística entre as visitas a quiroprácticos e un ictus relacionado con VAD, máis investigacións indicaron que a asociación non é causal. Cassidy et al descubriron que un paciente que experimenta un accidente cerebrovascular relacionado con ADV é tan probable que visitase a un médico de atención primaria como que visitara un quiropráctico antes de ter o accidente cerebrovascular. Os autores suxeriron que a explicación máis probable para a asociación estatística entre as visitas a quiroprácticos e o VAD posterior é que un paciente que experimenta os síntomas iniciais de VAD (dor no pescozo con ou sen dor de cabeza) busca atención médica para estes síntomas (dun quiropráctico, principal practicante de coidados ou outro tipo de médico), experimenta posteriormente o ictus, independentemente de calquera acción realizada polo médico.
É importante ter en conta que, aínda que se informaron casos de disección da arteria carótida despois da manipulación cervical, os estudos de control de casos non atoparon esta asociación. É probable que os síntomas iniciais da disección carótida (síntomas neurolóxicos, con dor no pescozo e na cabeza menos comúns que o DAV), disección aórtica (aparición súbita de dor "desgarrante") e disección da arteria coronaria (dor torácica aguda grave, fibrilación ventricular) fai que o individuo busque inmediatamente coidado ED, en lugar de buscar coidado quiropráctico. Non obstante, o VAD ten síntomas iniciais aparentemente benignos: dor no pescozo e dor de cabeza, que son síntomas que normalmente fan que os pacientes busquen coidados quiroprácticos. Isto pode explicar por que só o VAD está asociado ás visitas a quiroprácticos, mentres que este outro tipo de diseccións non o son; os pacientes con estas outras condicións, que presentan síntomas moito máis alarmantes, simplemente non se presentan aos quiroprácticos.
Este caso é un bo exemplo dun paciente con VAD en curso que se presenta a un quiropráctico co propósito de buscar alivio da dor no pescozo. Afortunadamente, o quiropráctico foi o suficientemente astuto como para comprobar que os síntomas do paciente non suxerían un trastorno da columna cervical "mecánica" e realizouse a investigación diagnóstica adecuada. Non obstante, se se realizara a manipulación, o VAD que xa estaba en curso a partir da historia natural puido ser culpado da manipulación, despois de ser detectado nas imaxes MRA. Afortunadamente, neste caso, o quiropráctico puido axudar coa detección e tratamento precoz e, posteriormente, probablemente se evitase un accidente vascular cerebral.
Puntos de aprendizaxe
- Preséntase un caso en que un paciente viu un quiropráctico, mentres buscaba o tratamento para a dor no pescozo e a historia suscitaba preocupación pola posible disección da arteria vertebral (VAD).
- En vez de proporcionar un tratamento manipulativo, o quiropráctico remitiu ao paciente de imaxe avanzada, o cal confirmou o diagnóstico de VAD.
- O caso ilustra a importancia de prestar atención aos sutís factores históricos en pacientes con VAD.
- Tamén serve como exemplo dun paciente cun VAD en progreso buscando os servizos dun quiropráctico para os síntomas iniciais da enfermidade.
- Neste caso, a detección precoz da disección ocorreu e o paciente tivo unha recuperación completa sen ningún accidente cerebrovascular posterior.
Grazas
Os autores desexan recoñecer a asistencia de Pierre Cote, DC, PhD, pola súa axuda na revisión deste manuscrito.
Notas ao pé
Contribuíntes: Todos os autores recoñecen que contribuíron ao envío deste manuscrito: concepción e deseño, redacción do manuscrito, revisións críticas do manuscrito, revisión e referencias bibliográficas e comprobación do manuscrito final.
Intereses competidores: Ningún declarou.
Consentimento do paciente: Obtenido.
Orixe e revisión por pares: Non comisionado; Revisado externamente por pares.
Información referenciada desde o Centro Nacional de Información Biotecnolóxica (NCBI). O alcance da nosa información limítase á quiropráctica e ás lesións e as condicións da columna vertebral. Para discutir o tema, non dubide en preguntar ao Dr. Jimenez ou póñase en contacto connosco 915-850-0900 .
Citado polo Dr. Alex Jiménez

Temas adicionais: benestar
A saúde e o benestar en xeral son esenciais para manter o equilibrio físico e mental axeitado no organismo. De comer unha nutrición equilibrada, así como exercitar e participar en actividades físicas, durmir un bo tempo de forma regular, seguir os mellores consellos de saúde e benestar pode axudar a manter o benestar xeral. Comer moitas froitas e legumes pode axudar moito a que as persoas se volvan sanas.

TEMA IMPORTANTE: EXTRA EXTRA: Tratar a dor de ciática
En branco
References
Acordo pechado
Ámbito de práctica profesional *
A información aquí contenida en "Disección da arteria vertebral atopada durante o exame de quiropraxia" non pretende substituír unha relación individual cun profesional da saúde cualificado ou un médico licenciado e non é un consello médico. Animámoslle a que tome decisións sobre a saúde baseándose na súa investigación e colaboración cun profesional sanitario cualificado.
Información do blog e debates de alcance
O noso ámbito de información limítase a quiropráctica, músculo-esqueléticos, medicamentos físicos, benestar, contribuíndo etiolóxico trastornos viscerosomáticos dentro de presentacións clínicas, dinámica clínica do reflexo somatovisceral asociado, complexos de subluxación, problemas de saúde sensibles e/ou artigos, temas e discusións de medicina funcional.
Proporcionamos e presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista réxese polo seu ámbito profesional e a súa xurisdición de licenza. Usamos protocolos funcionais de saúde e benestar para tratar e apoiar a atención das lesións ou trastornos do sistema músculo-esquelético.
Os nosos vídeos, publicacións, temas, temas e coñecementos abarcan asuntos clínicos, cuestións e temas relacionados co noso ámbito de práctica clínica e apoian directa ou indirectamente o noso ámbito de práctica.*
A nosa oficina intentou razoablemente proporcionar citas de apoio e identificou o estudo ou estudos de investigación relevantes que apoian as nosas publicacións. Proporcionamos copias dos estudos de investigación de apoio dispoñibles para os consellos reguladores e o público logo de solicitude.
Entendemos que cubrimos asuntos que requiren unha explicación adicional de como pode axudar nun determinado plan de atención ou protocolo de tratamento; polo tanto, para debater máis sobre o tema anterior, non dubide en preguntar Dr. Alex Jiménez, DC, ou póñase en contacto connosco 915-850-0900.
Estamos aquí para axudarche a ti e á túa familia.
Bendicións
Dr. Alex Jiménez ANUNCIO, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licenciado como Doutor en Quiropráctica (DC) en Texas & Novo México*
Número de licenza de Texas DC TX5807, New Mexico DC Número de licenza NM-DC2182
Licenciada como enfermeira rexistrada (RN*) in Florida
Licenza Florida Licenza RN # RN9617241 (Nº de control 3558029)
Estado compacto: Licenza multiestatal: Autorizado para Practicar en Estados 40*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
A miña tarxeta de visita dixital






