Historia da fibromialxia
Fibromialxia Historia: Historicamente, a fibromialxia ou condicións moi semellantes reportáronse durante centos de anos, baixo moitos nomes, incluído o termo máis insatisfactorio de "fibrose". A fascinante historia do que agora chamamos síndrome da fibromialxia (FMS) e síndrome da dor miofascial (MPS) foi catalogada por varios médicos modernos que traballan no ámbito da dor muscular crónica, a partir de cuxo traballo se recompilou o material resumido no cadro 1.1. Agradécese a estas persoas (Peter Baldry, David Simons e Richard van Why en particular) por revelar tanto sobre estudos pasados sobre o fenómeno da dor muscular crónica. O que podemos aprender desta información é canto tempo atrás (ben máis de 150 anos) se recoñeceron características particulares, por exemplo, patróns e características de referencia da dor como as bandas tensas e os "nódulos", así como as ideas de moitos investigadores e clínicos astutos sobre a fisiopatoloxía destas condicións.
Definición do Colexio Americano de Reumatoloxía
De xeito sinxelo, pódese dicir que a síndrome de fibromialxia (FMS) é unha enfermidade debilitante, caracterizada principalmente por dor músculo-esquelética, fatiga, trastornos do sono, depresión e rixidez (Yunus e Inanici 2002). Non foi ata a década de 1980 que se produciu unha redefinición do que entón era unha imaxe confusa e confusa dunha condición común. En 1987, a American Medical Association recoñeceu a fibromialxia como un síndrome distinto (Starlanyl & Copeland 1996), aínda que nese momento o coñecemento detallado do que comprendía a síndrome non era tan claro como a definición actual, xeralmente aceptada, do American College of Rheumatology (ACR), que se produciu en 1990 (ver cadro 1.2 e figura 1.1). Russell (en Mense & Simons 2001) sinala que a definición da condición tivo efectos profundos nas comunidades científicas e médicas:





A raíz dos criterios de clasificación exitosos, un aumento da enerxía investigadora nos primeiros 1990 levou a unha serie de novas observacións importantes. FMS atopouse universalmente común. Estivo presente en preto de 2% da poboación adulta dos EE. UU. E mostrou unha distribución similar na maioría dos outros países onde se realizaron estudos epidemiolóxicos válidos. As mulleres adultas foron afectadas entre cinco e sete veces máis comúnmente que os homes. Nos nenos, a distribución de xénero era igual para nenos ou nenas.
Cando os factores psicosociais e físicos e funcionais das persoas con FMS foron comparados con eses seis síndromes de dor crónicos predominantemente predominantes (dor nas extremidades superiores, dor cervical, dor torácica, dor lumbar, dor nas extremidades e dor de cabeza), descubriuse que o grupo de fibromialxia experimentou máis dificultades, por unha marxe significativa. No que respecta á distribución de xénero destas sete condicións de dor crónicas, observouse que a fibromialxia (e dor de cabeza) son experimentadas por máis femias que os machos (Porter-Mofitt e cols. 2006).
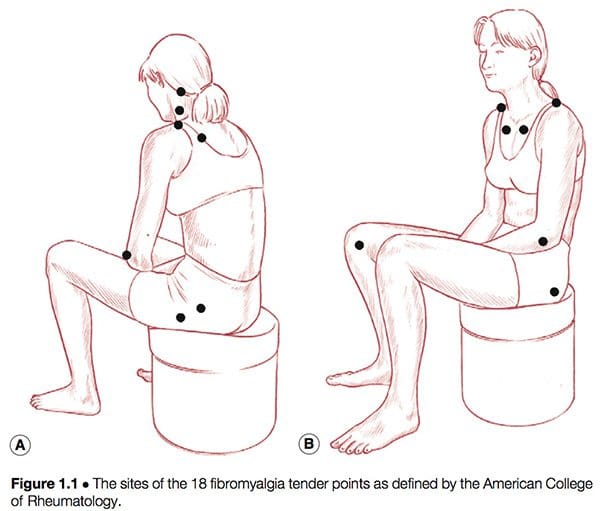
O que se pode dicir con certeza sobre a síndrome da fibromialxia é que:
É unha afección reumática que non se deforma e, de feito, unha das afeccións máis comúns.
É unha enfermidade antiga, recentemente definida (controvertida) ver como un complexo ou síndrome da enfermidade.
Non hai ningunha causa, nin cura, para os seus síntomas xeneralizados e persistentes (con todo, como quedará claro, parece que existen subconxuntos distintos de individuos con etioloxías diferentes ás súas condicións, como o desequilibrio da tiroide e as lesións por latigazo).
A súa complexa causación a miúdo parece requirir máis dun factor etiolóxico esencial para estar operando, e hai numerosas teorías sobre cales poderían ser (ver cap. 4).
Houbo unha explosión de investigacións sobre o tema durante a última década (unha busca de datos en internet revelou máis de 20 traballos que mencionan a fibromialxia como palabra clave).
A pesar do seu significado médico anterior, que suxeriu a implicación de estruturas articulares e non articulares, a palabra reumática, a través do uso común, chegou a significar "unha condición musculoesquelética do tecido brando doloroso pero sen deformacións", distinta da palabra artrítica que suxire articular. e / ou características deformantes (bloque 1993).
Controversia da fibromialxia
Para os efectos da práctica este libro acepta que a actual definición de ACR amplamente utilizada é unha hipótese que está a evolucionar, pero que pode ser incorrecta (ver a continuación). A definición como se mostra no recadro 1.2 permite a categorización de individuos con dor crónica e síntomas asociados en subgrupos, e ofrece aos clínicos a oportunidade de comezar a descifrar os patróns confusos de síntomas que aparecen e informan as persoas que foron etiquetadas. Non obstante, non todos os expertos, incluídos moitos dos colaboradores deste texto, aceptan a definición de ACR. Non obstante, unha vez que constitúe a base para gran parte das investigacións recollidas no libro, débese ter en conta a definición actual.
Cales son os argumentos contra a definición de ACR?
Schneider et al (2006) resumen unha vista alternativa importante:
Os datos recentes adoitan soportar a noción de que o FMS é un trastorno das vías de procesamento de dor do sistema nervioso central e non un tipo de trastorno autoinmune primario dos tecidos periféricos. É moi posible que o termo FMS sexa unha mala elección de palabras, xa que implica que os pacientes con complexo de síntomas variables teñen a mesma enfermidade ou trastorno singular.
Como quedará claro nos capítulos posteriores, esta é precisamente a mensaxe que este libro promoverá: existen numerosas influencias etiolóxicas relacionadas co cúmulo de síntomas representado por persoas con diagnóstico de FMS e que dentro desa poboación pódense identificar subgrupos que demandan manexo terapéutico bastante distintivo, en comparación con outras cohortes de subgrupos. Unha extensión lóxica deste escenario multicausal é un modelo que ofrece unha variedade de intervencións terapéuticas potenciais, ningunha das cales tería aplicabilidade universal e a maioría das cales se empregarían de forma máis útil no tratamento de subgrupos específicos dentro do diagnóstico global de FMS. Os capítulos deste libro que reflicten unha variedade de enfoques terapéuticos inclúen aqueles que avalían e explican o uso da acupuntura, problemas endocrinos, influencias psicolóxicas, puntos gatillo miofasciais / agulla seca, uso de microcorrentes, hidroterapia, toque terapéutico, manipulación, masaxe, exercicio , nutrición e outros métodos clínicos. Os problemas relacionados cos subconxuntos de FMS e do posible diagnóstico excesivo (ou erróneo) de FMS explóranse con maior detalle nos capítulos 3, 4 e 5.
Problemas derivados da definición ACR
Útil como a definición desta condición foi, hai problemas distintos e obvios cunha definición tan precisa como a que ofrece o ACR:
Se a presión varía lixeiramente, de xeito que nun "bo día" un paciente pode informar de sensibilidade e tenrura en lugar de "dor" cando se están probando os puntos tenros, o paciente pode non "cualificar"; isto podería ter consecuencias de beneficios de seguro moi reais, así como deixar ás persoas angustiadas aínda buscando un diagnóstico que lles poida axudar a comprender o seu sufrimento.
Se todos os demais criterios están presentes e hai menos de 11 dos 18 sitios posibles como "dolorosos" (digamos só 9 ou 10), que diagnóstico é o adecuado?
Se hai 11 sitios dolorosos pero falta a natureza difundida da dor (segundo a definición do cadro 1.2), que diagnóstico é adecuado? Claramente, o que se observa en persoas con dor xeneralizada e que tamén demostran polo menos 11 dos 18 puntos de proba como dolorosos é unha situación que representa o extremo distante dun espectro de disfunción. Outros que non acaban de cumprir o número necesario de puntos de licitación (para o diagnóstico de FMS) poden estar avanzando cara a ese estado infeliz.
Como se informou anteriormente, aproximadamente o 2% da poboación cumpre todos os criterios ACR (Wolfe et al 1993). Non obstante, moita máis xente avanza nesa dirección, segundo a investigación británica e americana, que demostra que preto do 20% da poboación sofre unha dor "xeneralizada" que coincide coa definición de ACR, con case o mesmo número, pero non necesariamente as mesmas persoas, demostrando que 11 dos 18 puntos de concurso especificados son dolorosos nas probas adecuadas, tamén de acordo coa definición de ACR. Algunhas persoas teñen a dor xeneralizada e non teñen suficientes puntos dolorosos, mentres que outras teñen os puntos pero a súa distribución xeneralizada da dor non está suficientemente estendida.
Que condición teñen se non é FMS (Croft et al 1992)?
Se non se cumpren completamente todos os criterios e as persoas con, por exemplo, puntos 9 ou 10 (en lugar de 11 necesarios) ofrécenlle un diagnóstico de FMS (e, polo tanto, se poden optar a reembolsos de seguros ou beneficios por incapacidade ou adecuados para a súa inclusión na investigación proxectos), que da persoa con só puntos dolorosos 8 que cumpren todos os outros criterios?
En termos humanos isto está lonxe de ser un exercicio académico, pois a dor deste grao é angustiante e posiblemente incapacitante, se 11 (ou máis) puntos son dolorosos ou non. Clínicamente, estes pacientes deberían recibir a mesma atención, onde queira que estean no espectro de discapacidade e calquera que sexa o punto de concurso, se a súa dor é suficiente para requirir atención profesional.
Como quedará claro a medida que se desenvolve o exame da FMS neste e nos capítulos posteriores, a frustración do paciente é acompañada en gran medida pola dos proveedores de coidados de saúde que intentan comprender e ofrecer tratamento ao paciente con FMS. Isto débese en gran parte a que ningún esforzo etiolóxico xurdiu ata a data dos esforzos de investigación. Russell (en Mense & Simons 2001) resume así:
Descoñécese a causa da FMS, pero cada vez hai máis evidencias que indican que a súa patoxénese implica un procesamento neuroquímico aberrante de sinais sensoriais no SNC. O resultado sintomático é a redución dos limiares de dor e unha amplificación dos sinais sensoriais normais ata que o paciente experimenta unha dor case constante.
Como tamén quedará claro, os compoñentes da patoxenesia da condición comúnmente inclúen funcións bioquímicas, psicolóxicas e biomecánicas. Nalgún lugar da combinación de elementos causais e características únicas do individuo poden existir oportunidades para a mellora funcional e a flexibilización da dor e outros síntomas asociados con FMS.
Síntomas máis que a dor
En 1992, no II Congreso Mundial sobre dor miofascial e fibromialxia en Copenhague, produciuse un documento de consenso sobre fibromialxia e posteriormente publicado en The Lancet (Declaración de Copenhague 1992). Esta declaración aceptou a definición da fibromialxia ACR como base para un diagnóstico e engadiu unha serie de síntomas a esa definición (agás a dor xeneralizada e múltiples puntos de tenro), incluíndo fatiga persistente, rixidez da mañá xeneralizada e sono non refrescante.
O documento de Copenhague recoñeceu que as persoas con FMS poden presentarse ás veces con menos de 11 puntos dolorosos, o que é claramente importante se se cumpren a maioría dos outros criterios para o diagnóstico. En tal caso, considérase axeitado un diagnóstico de "posible FMS", cun exame de seguimento suxerido para reavaliar a enfermidade.
Existen implicacións prácticas para un punto de corte (de síntomas ou números de puntos de concurso, por exemplo) para facer ese diagnóstico: estes relaciónanse directamente cos reembolsos de seguros e / ou os beneficios por discapacidade, así como, posiblemente, co diagnóstico diferencial.
O documento de Copenhague agrega que o FMS é visto como parte dun complexo máis grande que inclúe síntomas como dor de cabeza, vexiga irritante, dismenorrea, sensibilidade extrema ao frío, pernas inquedas, patróns impares de entumecimiento e formiguexo, intolerancia ao exercicio e outros síntomas. .
Problemas mentais
A Declaración de Copenhague (1992) dos síntomas asociados con FMS (ademais da dor, que é claramente a característica definitoria) tamén aborda os patróns psicolóxicos que moitas veces están relacionados co FMS, é dicir, ansiedade e / ou depresión.
O posible compoñente psicolóxico en FMS é unha área de estudo chea de crenzas arraigadas e respostas defensivas. Unha gran cantidade de opinión médica asigna todo o fenómeno FMS, así como o síndrome de fatiga crónica (SFC) á área da enfermidade psicosomática / psicosocial. Unha posición igualmente ben definida, ocupada por moitos profesionais da saúde e a maioría dos pacientes, sostén que os síntomas de ansiedade e depresión son máis comúnmente o resultado, máis que unha causa, da dor e discapacidade que se experimentan na FMS (McIntyre 1993a).
Un artigo de revisión de 1994 analizou todas as publicacións médicas británicas sobre o tema da SFC a partir de 1980 e descubriu que o 49% favorecía unha causa non orgánica mentres que só o 31% favorecía unha causa orgánica. Cando a prensa popular foi examinada do mesmo xeito, entre o 70% (xornais) e o 80% (revistas para mulleres) favoreceron unha explicación orgánica (McClean & Wesseley 1994).
O estudo multicéntrico realizado por Epstein e colegas, publicado en 1999, concluíu: "Neste estudo multicéntrico, as persoas con FMS presentaron un deterioro funcional marcado, con altos niveis. trastornos psiquiátricos actuais e de toda a vida e angustia psicolóxica actual importante. Os trastornos máis comúns observados foron depresión maior, distimia, trastorno de pánico e fobia simple.
Non obstante, moitos investigadores líderes en FMS que sosteñen unha explicación neurolóxica orgánica, bioquímica, dos principais síntomas, desestiman as explicacións psicolóxicas da condición. O doutor Jay Goldstein, cuxas investigacións detalladas e importantes e coñecementos clínicos sobre o coidado de pacientes con SFC e FMS se describirán máis adiante neste libro, usa o termo "neuromático" para describir o que ve como un trastorno do procesamento central da información. Deixa clara a súa posición respecto á escola de pensamento psicosocial non orgánica (Goldstein 1996):
Moitas das enfermidades [CFS, FMS] tratadas con este modelo [neurosomáticas] aínda son denominadas "psicosomáticas" pola comunidade médica e son tratadas psicodinamicamente por psiquiatras, neurólogos e médicos xerais. Os antropólogos sociais tamén teñen as súas teorías que describen o SFC como a "neurastenia" dos anos 1990 e un "síndrome ligado á cultura" que "despraza os conflitos reprimidos de pacientes incapaces de expresar as súas emocións (" alexitímicos ") nunha enfermidade viral culturalmente aceptable ou inmune disfunción. A terapia cognitivo-comportamental é quizais máis axeitada, xa que facer fronte ás vicisitudes das súas enfermidades, que desaparecen e diminúen de xeito imprevisible, é un dos principais problemas para a maioría dos afectados. Poucos investigadores en enfermidades psicosomáticas (excepto aqueles que investigan trastornos de pánico) preocupáronse pola fisiopatoloxía dos pacientes que estudan, parecendo contido definir esta poboación en termos fenomenolóxicos psicosociais. Esta posición faise cada vez máis insostible a medida que desaparece a dualidade corporal da mente.
Goldstein di que el só se refire aos pacientes por psicoterapia se están deprimidos suicidamente. Destaca a normalización (usando unha variedade de medicamentos) das bases bioquímicas para a disfunción da rede neural, que se conformou coa causa subyacente destas (e moitas outras) condicións.
Cando é unha causa non é unha causa?
Os métodos de Goldstein serán examinados en capítulos posteriores; con todo, pode ser útil nesta etapa facer un lixeiro desvío para aclarar a importancia de mirar máis alá das causas aparentes para intentar descubrir as súas orixes.
A medida que avanzamos pola saga que é FMS (e CFS) atoparémonos cunha serie de posicións ben definidas que sosteñen que a causa dominante é X ou Y - ou máis normalmente unha combinación de X e Y (e posiblemente outras). A verdade é que nalgúns casos importantes estas propias "causas" teñen causas subxacentes, que poden ser útiles para o tratamento terapéutico.
Un exemplo que xurdirá con máis detalle máis tarde é a suxestión de que moitos dos problemas asociados a FMS (e CFS) están relacionados coa alerxia (Tuncer 1997). Isto pode ser así no sentido de que se pode demostrar que determinados alimentos ou substancias, en determinados casos, provocan ou agravan os síntomas de dor e fatiga. Pero, que produce esta maior reactividade / sensibilidade? Hai causas identificables das intolerancias (normalmente alimentarias) (Ventura et al 2006)?
Nalgúns casos isto pódese ver como resultado da malabsorción de moléculas grandes a través da parede intestinal, posiblemente debido ao dano nas superficies mucosas do intestino (Tagesson 1983, Zar 2005). Nalgúns casos, o dano mucoso pódese demostrar que provocou unha levedura anormal ou unha sobrecreción bacteriana, resultado do uso previo (posiblemente inadecuado) de antibióticos e consecuente perturbación da flora normal e do seu control sobre organismos oportunistas (Crissinger 1990). Ou a mucosa intestinal alterada pode estar asociada á endotoxemia que implica un estado de bacterias benéficas alteradas (McNaught et al 2005).
As capas da cebola pódense pelar un por un, revelando as causas que están máis aló do evidente. A dor é agravada pola alerxia, que resulta do dano da mucosa intestinal, que resulta do crecemento excesivo de léveda, o resultado dun uso excesivo ou inadecuado de antibióticos ... e así por diante. A alerxia neste exemplo non é unha causa per se, pero un factor exacerbante, un vínculo nunha cadea, e ao tratalo pode reducir de forma satisfactoria os síntomas, non necesariamente tratarían as causas. Tampouco trataría o crecemento bacteriano ou de léveda, aínda que isto tamén podería axudar a reducir a angustia xeral dos síntomas.
Onde radica a causa no FMS deste individuo? Probablemente nunha complexa variedade de funcións (moitas veces históricas) que poden ser imposibles de desenredar. Polo tanto, enfoques como os que se dirixen á alerxia ou á permeabilidade aumentada, aínda que posiblemente (neste caso) sexan válidos e útiles, non están necesariamente a tratar causas fundamentais.
Importa isto? No modelo de etioloxía FMS e CFS de Goldstein atopámonos cunha rede neuronal que non funciona. Recoñece que a evolución de tal estado require varios elementos interactivos:
unha susceptibilidade básica que probablemente está inducida xeneticamente
algúns factores de desenvolvemento na infancia (abuso / trauma físico, químico ou psicolóxico, por exemplo)
Probablemente un grao de encefalopatía vírica (influenciada por perturbacións situacionais da resposta inmune)
Aumentou a susceptibilidade aos factores estresantes ambientais derivada da redución da plasticidade neuronal.
A posibilidade de que un trauma ou abuso de desenvolvemento precoz sexa unha característica está soportado pola investigación. Por exemplo, Weissbecker et al (2006) informan que:
Os adultos con síndrome de fibromialxia reportan altas taxas de trauma infantil. Anomalías neuroendocrinas tamén se observaron nesta poboación. Os resultados suxiren que as experiencias traumáticas graves na infancia poden ser un factor de desregulación neuroendocrina en adultos entre as persoas que sofren a fibromialxia. Debe avaliarse o historial de trauma e indicar a intervención psicosocial como un compoñente do tratamento da fibromialxia.
Pódese ver que as "causas" deste modelo están moi estendidas. As intervencións (aparentemente exitosas) de Goldstein tratan do que está a suceder ao final deste complexo barrido de acontecementos cando a rede neuronal, como resultado, volveuse disfuncional. Ao manipular a bioquímica dese estado final, moitos (Goldstein di que a maioría) dos síntomas dos seus pacientes aparentemente melloran de forma dramática e rápida.
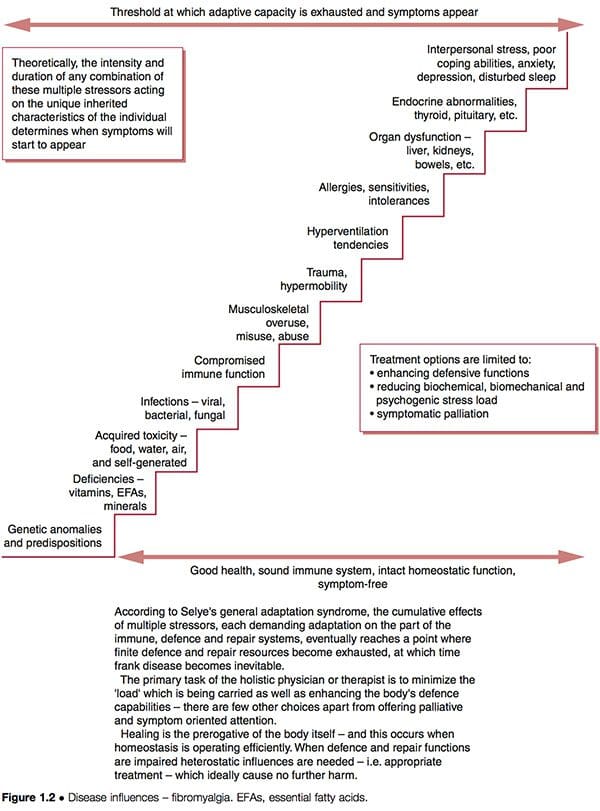
Tal mellora non indica necesariamente que se trataron as causas subxacentes; se estes aínda están en funcionamento, é de esperar que poidan xurdir problemas de saúde futuros. A representación esquemática dunha "escaleira cara á mala saúde" (Fig. 1.2) indica algunhas das posibles características en curso en patróns disfuncionais complicados como o FMS, onde os recursos adaptativos estendéronse ata os seus límites e a "etapa de esgotamento" en Chegouse á síndrome de adaptación xeral de Selye (Selye 1952). Vexa tamén a discusión sobre a alostase no capítulo 3, especialmente a táboa 3.2.
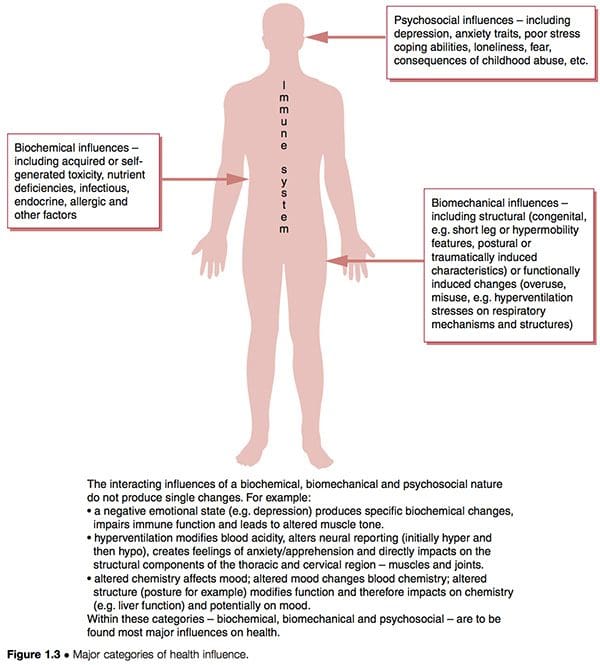
Os patróns disfuncionais, como o CFS e o FMS, parecen ter tres características etiolóxicas que se superponen interactuando coas únicas características innatas e posteriormente adquiridas dos individuos para determinar o seu grao particular de vulnerabilidade e susceptibilidade (Fig. 1.3):
1. Factores bioquímicos. Estas poden incluír toxicidade, deficiencia, infecciosas, endócrinas, alérxicas e outras características (Wood 2006).
2. Factores biomecánicos. Estes poden incluír:
a. estrutural (conxénito, é dicir, pernas curtas ou características de hipermovilidade, postural ou traumático) (Gedalia et al 1993, Goldman 1991)
b. funcional (patróns de uso excesivo, tensións de hiperventilación en mecanismos respiratorios, etc.)
c. neurolóxico (sensibilización, hipersensibilidade "wind-up") (Staud et al 2005).
3. Factores psicosociais. Estes poden incluír depresión e / ou trazos de ansiedade, habilidades de afrontamento de estrés insuficientes, trastornos de estrés postraumáticos, etc. (Arguellesa e outros 2006).
Consideremos brevemente o modelo de disfunción do doutor Goldstein, que suxire que a disfunción da rede neuronal é a "causa" do FMS, sendo el mesmo o resultado dunha combinación de características como se expuxo anteriormente (Goldstein 1996). Se empregamos as opcións clínicas suxeridas na Figura 1.2, podemos ver que é posible intentar:
1. reducir a carga de "estrés" bioquímica, biomecánica ou psicoxénica á que responde a persoa
2. mellorar a defensa, a reparación e as funcións inmunolóxicas da persoa para que poidan manexar estes estressores de forma máis efectiva
3. paliar os síntomas, esperamos que sen producir ningún aumento nas demandas adaptativas dun sistema xa sobrecarregado.
Cal destas tácticas está a empregarse no enfoque de tratamento de Goldstein no que se está a levar a cabo unha manipulación bioquímica inducida por fármacos, e trata isto causas ou síntomas, e importa isto, sempre que haxa unha mellora xeral?
A particular perspectiva filosófica adoptada polo médico / terapeuta determinará o seu criterio sobre esta cuestión. Algúns poden ver que o alivio rápido dos síntomas reivindicado para a maioría destes pacientes xustifica o enfoque terapéutico particular de Goldstein. Outros poden ver isto como ofrecendo beneficios a curto prazo, non abordando as causas subxacentes e deixando unha probabilidade de que os síntomas orixinais volvan a aparecer ou de que outros evolucionen. Estes temas serán explorados en relación con este e outros enfoques para o tratamento de FMS en capítulos posteriores.
Condicións asociadas
Existen varias outras condicións complexas que teñen patróns de síntomas que imitan moitos dos observados no FMS, en particular:
Síndrome de dor miofascial crónica (MPS) que implica múltiples puntos activadores miofasciais activos e as súas dolorosas repercusións
Síndrome de fatiga crónica (SFC) que ten entre a súa variedade de síntomas case todos os atribuídos ao FMS, con maior énfase nos elementos de fatiga en lugar dos de dor.
sensibilidade química múltiple (MCS)
Trastorno de estrés postraumático (TEPT). MPS, FMS, MCS (por exemplo, en relación co que se coñeceu como síndrome da Guerra do Golfo) e o SFC - as súas similitudes e, ás veces, o gran grao de solapamento na presentación dos síntomas, así como as súas diferenzas, examinaranse máis tarde capítulos. Unha característica de todas estas condicións que se resaltou está baseada nunha hipótese tóxica / bioquímica, que inclúe "niveis elevados de óxido nítrico e o seu potente produto oxidante, o peroxinitrito" (Pall 2001).
Outras Teorías de Causación
Levántanse varias teorías sobre a causación do FMS, moitas destas se solapan e algunhas son esencialmente iguais ás demais, con só pequenas diferenzas de ética, causa e efecto. O FMS pensa diversamente que implica unha combinación das seguintes funcións causativas (e outras), cada unha das cales suscita preguntas e suxire respostas e posibilidades terapéuticas:
O FMS pode ser un trastorno neuroendocrino, que implica especialmente desequilibrios de hormonas tiroideas (ver cap. 10) (Garrison & Breeding 2003, Honeyman 1997, Lowe 1997, Lowe & Honeyman-Lowe 2006) e / ou desequilibrios de hormonas de crecemento hipofisarios (posiblemente como resultado de trastornos do sono - unha característica clave da FMS e / ou falta de exercicio físico) (Moldofsky 1993). A pregunta que hai que facerse é, ¿que produce o trastorno endócrino? Determínase xeneticamente como algúns cren ou é o resultado de deficiencia, toxicidade, alerxia, enfermidade autoinmune ou infección?
Duna e Wilke (1993) propoñen que o sono desordenado leva á redución da produción de serotonina e a consecuente redución dos efectos moduladores da dor das endorfinas e o aumento dos niveis de P de substancia, combinados con cambios do sistema nervioso simpático que producen isquemia muscular e maior sensibilidade á dor (Duna e Wilke 1993). Esta hipótese comeza cun síntoma, trastorno do soño e a pregunta lóxica é: que produce isto?
Propuxéronse como causas fundamentais a disautonomía, un desequilibrio ou disfunción autonómica, caracterizado por unha "hiperactividade simpática implacable", máis prominente pola noite (Martinez-Lavin e Hermosillo 2005), como causas fundamentais nun subgrupo de individuos con FMS (e SFC). Moitos destes pacientes tamén foron etiquetados con enfermidades relacionadas coa Guerra do Golfo (Geisser et al 2006, Haley et al 2004, van der Borne 2004).
O microtrauma muscular pode ser a causa, posiblemente debido á predisposición xenética (e / ou disfunción da hormona do crecemento), que leva á fuga de calcio, polo que aumenta a contracción muscular e reduce a subministración de osíxeno. Unha diminución asociada na produción de enerxía mitocondrial levaría a fatiga local e a incapacidade para que o exceso de calcio poida ser bombeado fóra das células, dando lugar a hipertonía e dor locais (Wolfe et al 1992). A pregunta de por que o microtrauma muscular ocorre máis nalgunhas persoas que noutras ou por que a reparación é máis lenta require unha investigación.
O FMS pode ser un trastorno de modulación da dor resultante, polo menos en parte, dunha disfunción cerebral (sistema límbico) e que implica unha mala tradución dos sinais sensoriais e o consecuente informe erróneo (Goldstein 1996). Por que e como o sistema límbico e as redes neuronais se fan disfuncionais é a clave desta hipótese (promovida por Goldstein, como se comentou anteriormente).
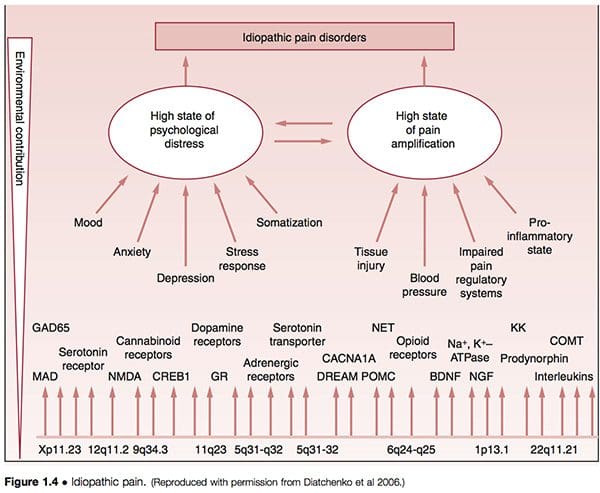
Suxeriuse que o que se denomina trastornos da dor idiopática (DPI) como trastornos das articulacións temporomandibulares (TMJD), síndrome da fibromialxia (FMS), síndrome do intestino irritable (SII), dores de cabeza crónicas, cistite intersticial, dor pélvica crónica, tinnitus crónico Os trastornos asociados co latigazo e a vestibulite vulvar (VVS) están mediados pola variabilidade xenética dun individuo, así como pola exposición a eventos ambientais. As vías primarias de vulnerabilidade que subxacen no desenvolvemento de tales condicións vense que implican amplificación da dor e angustia psicolóxica, modificadas polo xénero e a etnia (Diatchenko et al 2006) (Fig. 1.4).
A FMS pode ser un trastorno adquirido de forma conxénita, posiblemente relacionado cunha regulación inadecuada da tiroide da transcrición xénica, cunha característica autosómica dominante (Lowe et al 1997, Pellegrino et al 1989). Como se esbozará, algúns estudos de investigación atoparon evidencias dunha predisposición xeneticamente ligada cara á FMS. As anomalías estruturais conxénitas, como a laxitude ligamentosa extrema (é dicir, a hipermovilidade (Karaaslan et al 2000)) e as malformacións de Chiari (ver máis discusión disto no capítulo 3 (Kesler e Mandizabal 1999, Thimineur et al 2002)), certamente parecen predispoñer cara a FMS. Entre as preguntas que isto suscita inclúense: que factores agudizan estas predisposicións e pódese facer algo ao respecto?
Hudson et al (2004) propuxeron que a fibromialxia é un membro dun grupo de 14 trastornos psiquiátricos e médicos (trastorno de déficit de atención / hiperactividade, bulimia nerviosa, trastorno distímico, trastorno de ansiedade xeneralizada, trastorno depresivo maior, trastorno obsesivo-compulsivo, trastorno de pánico , trastorno por estrés postraumático, trastorno disfórico premenstrual e fobia social, ademais de catro condicións médicas: fibromialxia, síndrome do intestino irritable, enxaqueca e cataplexia), denominado colectivamente trastorno do espectro afectivo (TEA), coa hipótese de compartir características fisiopatolóxicas posiblemente herdables. Tras unha análise detallada de datos de 800 individuos con e sen fibromialxia (e as condicións adicionais en avaliación), Hudson et al concluíron que a información actual engadíase á evidencia de que os trastornos psiquiátricos e médicos, agrupados baixo o termo TEA, se xuntan en familias aumentando a posibilidade de que estes trastornos poidan compartir unha anomalía fisiolóxica hereditaria.
A causa subxacente de FMS é vista por algúns como resultado da implicación (a miúdo combinada) de alerxia, infección, toxicidade e factores de deficiencia nutricional que producen eles mesmos os principais síntomas de FMS (e SFC), como fatiga e dor, ou que están asociados a desequilibrios endócrinos e ás diversas consecuencias descritas anteriormente, como a disfunción da hormona tiroidea e / ou a alteración do sono (Abraham & Lubran 1981, Bland 1995, Cleveland et al 1992, Fibromyalgia Network Newsletters 1990-94, Pall 2001, Robinson 1981, Vorberg 1985). A lista de posibles características interactivas como estas, que a miúdo parecen coexistir en alguén con FMS, ofrece a posibilidade de estratexias de intervención que parecen centrarse en causas e non en efectos. Por exemplo, identificáronse "excitotoxinas" específicas como o glutamato monosódico (MSG) que desencadean síntomas de FMS (Smith et al 2001). Estes e outros exemplos examinaranse en capítulos posteriores.
Unha hipótese central de sensibilización suxire que os mecanismos centrais da dor FMS dependen de entradas periféricas anormais para o desenvolvemento e o mantemento da condición (Vierck 2006). Unha literatura substancial define as interaccións periféricas do 'CNS' que parecen integrantes da dor da fibromialxia. A hipersensibilidade xeneralizada asociada á enfermidade centrou o interese nos mecanismos centrais (SNC) do trastorno. Inclúen sensibilización central, desinhibición central e un eixo hipotálamo hipofáltico-suprarrenal (HPA) disfuncional. Non obstante, afírmase que os efectos centrais asociados á fibromialxia poden producirse por fontes periféricas de dor. Neste modelo, a entrada nociceptiva crónica induce sensibilización central, aumentando a dor e activando o eixo HPA e o sistema nervioso simpático. A activación simpática crónica sensibiliza indirectamente os nociceptores periféricos e crea un ciclo vicioso. (Vexa tamén as notas sobre a facilitación máis adiante neste capítulo, así como máis discusión sobre a sensibilización central e periférica no cap. 4.)
O uso de resonancia magnética e outra tecnoloxía de dixitalización / imaxe suxire que o concepto de sensibilización central ten evidencias obxectivas que o apoien. Este tema discútese máis no capítulo 3 (ver "O paciente polisintomático") e no capítulo 4 (ver "Hipótese de sensibilización central" e figura 3.1). No cadro 1.3 resúmense dous exemplos de probas de imaxe, relacionadas coa morfoloxía cerebral alterada e / ou o comportamento en relación coa FMS.
No marco da "alerxia" e a "intolerancia" como factores desencadeantes dos síntomas da FMS hai unha hipótese que segue sendo controvertida, pero digna de ser discutida. Isto relaciónase co concepto de intolerancias específicas do tipo sanguíneo resultantes dunha interacción entre lectinas derivadas dos alimentos (moléculas de proteínas) e marcadores específicos de tecido relacionados co grupo sanguíneo do individuo. Adamo (2002), quen máis fixo para promover este concepto, afirma (en relación aos enfermos de FMS que son tipo O):
Fíxose evidente que os que son de tipo O e padecen fibromialxia poden ver respostas bastante dramáticas se poden manter o compoñente da dieta sen trigo durante unha duración suficiente. Un estudo recente indica que as lectinas dietéticas que interactúan con enterocitos (células que recubren os intestinos) e linfocitos poden facilitar o transporte de antíxenos patóxenos tanto na dieta como nos intestinos aos tecidos periféricos, o que á súa vez provoca unha estimulación inmune persistente na periferia do corpo, como as articulacións e os músculos (Cordain et al 2000). Isto, a pesar do feito de que moitas "autoridades" nutricionais aínda cuestionan se as lectinas incluso entran na circulación sistémica. En individuos xeneticamente susceptibles, esta estimulación da lectina pode producir en última instancia a expresión de trastornos como a artrite reumatoide e a fibromialxia por mimetismo molecular, un proceso polo cal os péptidos estraños, de estrutura similar aos péptidos endóxenos, poden provocar reaccións cruzadas de anticorpos ou linfocitos T. romper así a tolerancia inmunolóxica. Así, eliminando da dieta as lectinas específicas do tipo O e do tipo xeral, permitimos que o sistema inmunitario poida desenvolver de novo a tolerancia, a inflamación comeza a diminuír e a curación pode comezar.

Moitos pacientes con FMS demostran baixos niveis de dióxido de carbono cando descansan unha indicación dunha posible afectación pola hiperventilación. Os síntomas da hiperventilación reflicten de preto os de FMS e SFC, e o patrón de respiración superior do peito que implica estresa gravemente os músculos da parte superior do corpo que son máis afectados na FMS, ademais de producir déficits de osíxeno importantes no cerebro e influír así o seu procesamento de información como mensaxes recibidas dos receptores da dor (Chaitow et al 2002, Janda 1988, King 1988, Lum 1981). Cando hai tendencias de hiperventilación, pódese ver nalgúns casos como unha resposta a niveis elevados de ácido (por mor dunha disfunción de órganos) ou poden ser o resultado dun hábito puro. A reciclaxe respiratoria pode, nalgúns pacientes con FMS, ofrecer un medio para modificar os síntomas rapidamente (Readhead 1984).
Reumatismo psicoxénico (ou psicosomático) é o nome atribuído a FMS (e outros problemas de dor muscular crónica inespecífica) por parte de quen se resiste a ver unha orixe orgánica da síndrome. Ata a década de 1960 suxeriuse que tales condicións fosen tratadas como "psiconeurosis" (Warner 1964). En FMS, como en todas as formas crónicas de mala saúde, hai sen dúbida elementos de implicación emocional, xa sexa como causa ou como efecto. Estes impactan directamente na percepción da dor e na función inmune e, sexan causais ou non, benefícianse dunha atención adecuada, axudando tanto na recuperación como na rehabilitación (Melzack & Wall 1988, Solomon 1981).
Algúns consideran que a FMS é un extremo do síndrome da dor miofascial (MPS), onde moitos desencadeantes miofasciais activos producen dor tanto local como a distancia (Thompson 1990). Outros ven FMS e MPS como distintivos, pero recoñecen que "non é raro que un paciente con síndrome de dor miofascial progrese co tempo ata un cadro clínico idéntico ao de FMS" (Bennett 1986a). Entre os enfoques prácticos máis importantes para aliviar a dor de FMS estará a necesidade de identificar e desactivar os puntos gatillo miofasciais que poden estar influíndo na carga xeral da dor. Detallaranse unha serie de enfoques diferentes, que van desde a electroacupuntura ata os métodos manuais (ver cap. 6, 8 e 9 en particular).
O trauma (por exemplo, latigazo) parece ser unha característica clave da aparición en moitos casos de FMS, e especialmente de lesións cervicais, particularmente nas que inclúen a musculatura suboccipital (Bennett 1986b, Curatolo et al 2001, Hallgren et al 1993). O recoñecemento de factores estruturais mecánicos permite intervencións que aborden as súas repercusións, así como os efectos psicolóxicos do trauma. No capítulo 9 Carolyn McMakin presenta evidencias convincentes sobre o uso de microcorrentes no tratamento de FMS de orixe traumática (especialmente da rexión cervical).
Existe un modelo de "disfunción inmune" para a encefalomielite miálxica (ME), nome exclusivamente británico do que parece ser unha amalgama de síndrome de fatiga crónica e fibromialxia. Isto propón un disparador inicial viral ou outro (vacinación, trauma, etc.) que pode levar a unha hiperactividade persistente do sistema inmunitario (sobreprodución de citoquinas). Asociado a isto pode haber alerxias químicas e / ou alimentarias, trastornos hipotalámicos, desequilibrios hormonais e áreas específicas do cerebro (por exemplo, sistema límbico) "mal funcionamento". A característica principal deste modelo é a función inmune hiperactiva, con moitas outras características, como o desequilibrio endócrino e a disfunción cerebral, secundarias a isto (Macintyre 1993b). En investigacións recentes, a presenza de coinfeccións bacterianas, micoplasmais e virais sistémicas en moitos pacientes con SFC e FMS foi unha característica (Nicolson et al 2002).
O terreo musculoesquelético de FMS
A investigación actual e o consenso clínico parecen indicar que a FMS non é principalmente un problema musculoesquelético, aínda que é nos tecidos deste sistema onde se manifestan os seus principais síntomas: "A fibromialxia é unha condición crónica, dolorosa e musculoesquelética caracterizada por dores e puntos xeneralizados. de tenrura asociada a: 1) modificación da percepción da dor, patróns de sono anormais e redución da serotonina cerebral; e 2) anomalías da microcirculación e do metabolismo enerxético no músculo (Eisinger et al 1994).
Estas características, que implican déficit enerxético de microcirculación e enerxía, son os requisitos previos para a evolución de áreas localizadas de angustia miofascial e hiperreactividade neuronal (é dicir, puntos gatillo). Como se indicou, unha das preguntas clave que se debe responder nun caso dado é o grao en que a dor da persoa está derivada dos puntos gatillo miofasciais ou doutras fontes musculoesqueléticas, xa que estes poden modificarse máis facilmente que os complexos desequilibrios subxacentes. que están a producir, contribuír ou manter a condición FMS primaria.
Historia da Fibromialxia: Investigación Inicial
Durante o século pasado (e anteriores) realizáronse moitas investigacións sobre FMS (baixo diferentes nomes (ver cadro 1.1) e sobre os mecanismos fisiolóxicos que aumentan a nosa comprensión do fenómeno FMS e é digno de revisión. Unha investigación adicional en paralelo coa enfocada á dor muscular crónica pode aclarar os procesos no traballo nesta complexa condición.
O traballo de Korr sobre a facilitación
Entre os investigadores máis importantes na área de disfunción e dores musculoesqueléticas durante o último medio século foi o profesor Irwin Korr, cuxo traballo na explicación do fenómeno de facilitación ofrece información importante sobre algúns dos acontecementos que ocorren no FMS e, máis concretamente, na dor miofascial axustes. Non hai dito de dicir que estas adoitan coincidir. Como se suxire anteriormente, nun contexto clínico é vital saber o grao de dor que se experimenta no FMS é o resultado da dor miofascial, xa que esta parte do paquete de dor pode ser modificada ou eliminada de forma relativamente fácil (ver Chs 8 e 9) .
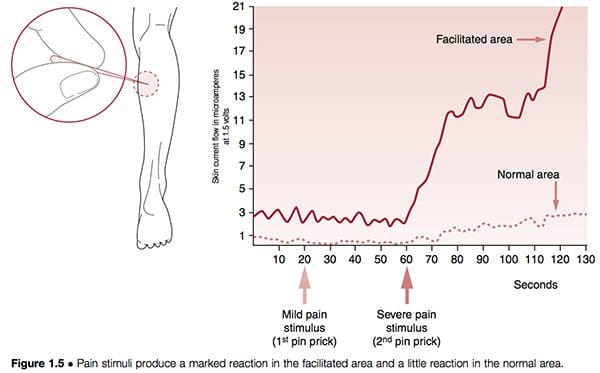
As estruturas neuronais poden volverse hiperreactivas nos tecidos espiñais e paraspinais ou en case calquera outro tecido brando. Cando se atopan preto da columna vertebral, o fenómeno coñécese como facilitación segmentaria. Cando tales cambios ocorren en ligamentos, tendóns ou tecidos periostais, chámanse puntos desencadeantes; se están situados nos músculos ou na fasquía, denomínanse puntos gatillo "miofasciais". Nos primeiros estudos do investigador máis importante en facilitación, Irwin Korr (1970, 1976), demostrou que unha característica da facilitación segmentaria unilateral era que un lado probaría a resistencia normal da pel á electricidade en comparación co lado contralateral, a área facilitada. , onde estivo presente unha marcada redución da resistencia. Cando se aplicou "estrés" en forma de agulla ou calor noutras partes do corpo e as dúas áreas da columna vertebral foron controladas, a área de facilitación mostrou un aumento dramático da actividade eléctrica (é dicir, neurolóxica). Nun experimento os voluntarios tiñan inseridos alfileres nun músculo do becerro para medir o efecto sobre os músculos paraspinais, que foron controlados por actividade eléctrica. Aínda que case non se produciu un aumento na rexión normal, a área facilitada mostrou un aumento da actividade neurolóxica despois de 60 segundos (Korr 1977) (Fig. 1.5). Este e numerosos estudos similares confirmaron que calquera forma de estrés que afecta ao individuo, xa sexa climático, tóxico, emocional, físico ou calquera outra cousa, producirá un aumento na produción neurolóxica das áreas facilitadas.
No capítulo 9, Carolyn McMakin describe como algunhas formas de trauma, especialmente aquelas que afectan ás estruturas cervicais, poden provocar facilidades locais crónicas, o que provoca unha dor de tipo FMS. Ela informa que o tratamento que utiliza microcorriente, modalidades manuais e apoio nutricional pode facilmente frear ou incluso eliminar estes síntomas.
O profesor Michael Patterson (1976) explica o concepto de facilitación segmentaria (espiante) do seguinte xeito:
O concepto do segmento facilitado afirma que debido a entradas anormais aferentes ou sensoriais a unha área concreta da medula espiñal, esa área mantense nun estado de excitación constante. Esta facilitación permite que os estímulos normalmente ineficaces ou subliminares sexan efectivos para producir unha saída eferente do segmento facilitado, facendo que os órganos esqueléticos e viscerais inervados polo segmento afectado se manteñan nun estado de sobreactividade. É probable que a disfunción somática coa que se asocia un segmento facilitado sexa o resultado directo da actividade segmentaria anormal e sexa parcialmente responsable da facilitación.
Enrolamento e facilitación
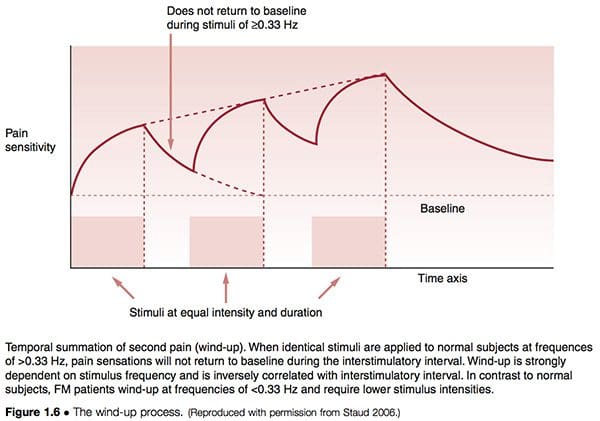
O proceso coñecido como wind-up (Fig. 1.6) soporta os conceptos de facilitación, en diferentes términos. Staud (2006) describiu a relación entre os impulsos da dor periférica que conducen á sensibilización central da seguinte forma:
Aumentar a evidencia apunta cara aos tecidos periféricos como contribuíntes relevantes de entrada de impulso doloroso que poden iniciar ou manter a sensibilidade central ou ambas as dúas. É ben sabido que a nociceción persistente ou intensa pode levar a cambios neuroplásicos na medula espiñal e no cerebro, obtendo sensibilidade e dor central. Este mecanismo representa un selo de FM e moitos outros síndromes crónicos de dor, incluíndo síndrome do intestino irritable, trastorno temporomandibular, enxaqueca e dor lumbar. Importante, despois de que se estableceu a sensibilización central só se require un mínimo de ingreso nociceptivo para o mantemento do estado crónico da dor. Factores adicionais, incluídos os efectos negativos relacionados coa dor e a falta de soño, demostraron que contribúen significativamente á dor clínica FM.
As similitudes entre as observacións neurolóxicas modernas e o traballo orixinal de Korr son claras.
Arousal e facilitación
A excitación emocional tamén pode afectar a susceptibilidade das vías neuronales á sensibilización. O aumento das influencias descendentes do tema emocionante provocaría un aumento da excitación tóxica nas vías e permitirá a entrada adicional producir sensibilización a intensidades máis baixas. Isto implica que se esperaría que as persoas altamente emocionais ou aquelas que estean nunha situación altamente emocional presenten unha maior incidencia de facilitación das vías medulares ou áreas locais de angustia miofascial (Baldry 1993).
Isto ten unha relevancia particular para a fibromialxia, onde a excitación aumentada (para unha variedade de posibles razóns, como quedará claro), ademais dunha posible disfunción do sistema límbico, leva a importantes influencias dos centros superiores (Goldstein 1996). Dado que os centros cerebrais máis altos inflúen nos niveis tónicos das vías espiñais, cabería esperar que o adestramento físico e as actitudes mentais tamén tendan a alterar a excitabilidade tónica, reducindo a susceptibilidade da persoa á sensibilización por estrés cotián. Así, esperaríase que o atleta resista un nivel comparativamente alto de entrada aferente antes de experimentar os resultados de sensibilización que se perpetúan por si mesmos. Isto tamén ten relevancia para a fibromialxia, onde hai moitas evidencias de influencias beneficiosas dos programas de adestramento aeróbico (McCain 1986, Richards & Scott 2002).
Recrutamento selectivo de unidades motrices
Os investigadores demostraron que un pequeno número de unidades motoras, situadas en músculos particulares, poden mostrar actividade case constante ou repetida cando se inflúe psicoxénicamente. A actividade de baixa amplitude (usando EMG superficial) era evidente incluso cando non se empregaba o músculo, se houbese algún grao de excitación emocional. Unha pequena piscina de unidades motoras de limiar baixo pode estar baixo unha carga considerable durante períodos prolongados de tempo ... as unidades motoras con fibras tipo 1 [postural] son as predominantes. Se o suxeito recluta repetidamente as mesmas unidades motoras, a sobrecarga pode producir unha crise metabólica. (Waersted et al 1993). As implicacións desta investigación son profundas porque relacionan incluso graos baixos de angustia emocional cunha sensibilización case constante de estruturas miofasciais específicas, coas implicacións asociadas á facilitación e xeración de dor. Esta etioloxía é paralela á evolución proposta dos puntos gatillo miofasciais, como suxeriu Simons et al (1999).
Non só as fibras mielinizadas
A investigación de Ronald Kramis demostrou que, en situacións de dor crónica, as neuronas non nociceptivas poden sensibilizarse para transportar impulsos de dor (Kramis 1996). A hipersensibilización das neuronas espiñais pode implicar que as neuronas non nociceptivas alteren o seu fenotipo para que comecen a liberar a substancia P. Isto, crese, pode ter un papel significativo na percepción da dor FMS, xa que os niveis aumentados de substancia P no líquido cefalorraquídeo manteñen amplificación aumentada do que normalmente se rexistraría como impulsos benignos. A investigación suxire que os impulsos de afeccións asociadas como a actividade viral en curso, a "angustia muscular" ou o intestino irritable poden ser adecuados para manter a percepción da dor central.
Facilitación local
Ademais dos tecidos paraspinais, onde se manifesta a facilitación segmentaria, como se describe anteriormente, as áreas localizadas de facilitación neural poden ocorrer en case todos os tecidos brandos: estes chámanse puntos disparadores miofasciais.
Gran parte da investigación básica e o traballo clínico sobre este aspecto da facilitación foron realizados polos doutores Janet Travell e David Simons (Simons et al 1999; Travell 1957; Travell & Simons 1986, 1992; ver tamén capítulos 6 e 8). Travell e Simons teñen constancia de que se unha dor é o suficientemente intensa como para que un paciente busque consello profesional (en ausencia de enfermidade orgánica), normalmente implica dor referida e, polo tanto, a área desencadeante é probablemente un factor. Lembran que os patróns de dor referida son constantes na distribución en todas as persoas e que só variará a intensidade dos síntomas / dor referidos.
A implicación para o paciente con fibromialxia é a posibilidade (segundo Travell e Simons esta é unha verdadeira certeza) de que a súa dor teña como parte a composición a participación de puntos gatillo miofasciais, que son eles mesmos áreas de facilitación (ver Cap. 8). por Dommerholt e Issa). Isto suxire que os puntos desencadeantes e a dor (e hormigueo, adormecemento, etc.) que producen serán esaxerados por todas as formas de estrés que inflúan nese paciente. Travell confirmou que a súa investigación indica que os seguintes factores poden axudar a manter e mellorar a actividade do punto gatillo miofascial:
Deficiencias nutricionais (especialmente complexos de vitaminas C e B e ferro)
desequilibrios hormonais (baixa produción de hormonas tiroideas, menopausa ou disfunción premenstrual)
Infeccións (bacterias, virus ou lévedos)
alerxias (trigo e lácteos en particular)
- baixa osixenación dos tecidos (agravada pola tensión, o estrés, a inactividade, a respiración deficiente) (Simons et al 1999, Travell & Simons 1986, 1992).
Esta lista correspóndese estreitamente con factores que son axentes agravantes clave para moitas (a maioría) das persoas con fibromialxia, o que suxire que a conexión entre a facilitación (actividade do punto gatillo) e FMS é estreita (Starlanyl & Copeland 1996). Non obstante, os puntos desencadeantes miofasciais non son a causa da fibromialxia e a síndrome da dor miofascial non é FMS, aínda que poden coexistir na mesma persoa ao mesmo tempo. Os puntos gatillo miofasciais contribúen sen dúbida ao aspecto doloroso do FMS e, como tal, merecen unha atención especial.
Como se explicará en capítulos posteriores, hai varias formas nas que se pode conseguir a desactivación ou modulación dos puntos de disparo miofascial. Algúns profesionais optan por enfoques que os tratan manualmente, mentres que outros prefiren métodos de microcorrentes ou electroacupuntura ou variacións nestes temas, con outros suxiren que a redución do número e intensidade de factores de estrés, de calquera tipo, ofrece un enfoque máis seguro para reducindo a influencia da facilitación na dor.
Tras esta introdución ao concepto de estruturas neuronales hiperreactivas e sensibilizadas (facilitadas), sería xustificado investigar se o que está a suceder no cerebro e na rede neuronal, como o describe Goldstein, non é simplemente facilitar a grande escala. O esquema dalgunhas das principais hipóteses actuais sobre a etioloxía da FMA no capítulo 4 pode arroxar luz sobre esta posibilidade.
Investigación precoz adicional no FMS
A primeira investigación de FMS foi presentada de forma resumida no recadro 1.1. Os aspectos desta investigación, e como se correlacionan algúns con resultados máis recentes, descríbense a continuación.
R. Gutstein, un médico polaco que emigró ao Reino Unido antes da Segunda Guerra Mundial, foi un investigador destacado que publicou artigos baixo diferentes nomes (MG Good, por exemplo) antes, durante e despois da guerra. Nela, el describiu claramente o fenómeno do punto de disparo miofascial, así como o que agora se coñece como fibromialxia, xunto con moitas das súas características de predisposición e mantemento.
Gutstein (1956) mostrou que condicións como a ametropia (un erro no poder refractivo do ollo ocorrido na miopía, hipermetropia e astigmatismo) poden resultar de cambios no compoñente neuromuscular da área craneocervical, así como de condicións máis distantes que afectan á pelvis ou cinto de ombreiro. El afirmou: "Miopía é o efecto a longo prazo da presión dos músculos extraoculares no esforzo de converxencia de acomodación que implica espasmo dos músculos ciliares, co que resulta o alongamento do globo ocular. Mostrouse unha relación secuencial entre tal enfermidade e espasmo muscular do pescozo
Gutstein denominou áreas reflexas que identificou "miodisneuria" e suxeriu que os fenómenos de referencia desas manchas ou "disparadores" incluirían dor, modificacións da dor, comezón, hipersensibilidade a estímulos fisiolóxicos, espasmo, contracción, debilidade e tremor de músculos estriados, hiper- ou hipotono do músculo liso dos vasos sanguíneos e dos órganos internos e / ou hiper- ou hiposecreción de glándulas viscerais, sebáceas e sudatorias. Tamén se dixo que se producían manifestacións somáticas en resposta a estímulos viscerais dos niveis correspondentes da columna vertebral (Gutstein 1944). En todas estas suxestións, Gutstein parece estar en paralelo co traballo de Korr.
O método de tratamento de Gutstein / Good implicou a inxección dunha solución anestésica na zona do gatillo. Non obstante, indicou que, onde sexa accesible (por exemplo, insercións musculares na zona cervical), o arrefriamento destas áreas combinado coa presión daría bos resultados.
Nisto e moito do que relatou nos anos 1940 e 1950, Gutstein estivo en gran parte de acordo cos resultados da investigación de John Mennell (1952) e con Travell & Simons, como se expresou nos seus principais textos sobre o tema (Travell & Simons 1986 , 1992). Informou que a obliteración de desencadeantes manifiestos e latentes nas rexións occipital, cervical, interscapular, esternal e epigástrica estivo acompañada de anos de alivio dos síntomas da menopausa tardía, menopausa e menopausa tardía (Bo 1951). Cita a varios profesionais que lograron o éxito no tratamento das disfuncións gastrointestinais desactivando as áreas desencadeantes. Algúns destes tratáronse mediante procainización, outros mediante técnicas de presión e masaxe (Cornelius 1903). Tamén informou da ampla gama de síntomas e características clásicas da fibromialxia, suxerindo o nome de miodisneuria para esta síndrome, que tamén denominou "reumatismo non articular" (Gutstein 1955). Ao describir a miodisneuria (FMS), Gutstein demostrou anomalías sensoriais e / ou motoras funcionais localizadas dos tecidos musculoesqueléticos e viu as causas destes cambios como múltiples (Gutstein 1955). A maioría destes achados foron validados posteriormente, en particular polo traballo de Travell e Simons. Inclúen:
Infeccións agudas e crónicas, que postulou estimularon a actividade do nervio simpático a través das súas toxinas
Calor ou frío excesivos, cambios na presión atmosférica e correntes de aire
lesións mecánicas, microtraumas importantes e menores repetidas agora validadas pola recente investigación do profesor Philip Greenman da Michigan State University (Hallgren et al 1993)
Cepas posturais, exercicio non acostumado, etc., que poderían predispor a cambios futuros baixando o limiar para futuros estímulos (nisto estaba de acordo cos mecanismos de facilitación descritos anteriormente)
Factores alérxicos e / ou endócrinos que poden causar desequilibrios no sistema nervioso autónomo
Factores conxénitos que dificultan a adaptación aos factores estresantes ambientais
Cambios artríticos que poderían impor esixencias particulares á capacidade adaptativa do sistema músculo-esquelético
Enfermidades viscerais que poderían intensificar e precipitar síntomas somáticos na distribución dos seus segmentos espiñais e adxacentes.
Podemos ver nestes exemplos do pensamento de Gutstein fortes ecos da hipótese de facilitación na medicina osteopática.
O diagnóstico de miodisneuria de Gutstein fíxose de acordo con algúns dos seguintes criterios:
adoita estar presente un grao variable de tensión e contracción muscular, aínda que ás veces o tecido adxacente e aparentemente non afectado é máis doloroso
sensibilidade á presión ou palpación dos músculos afectados e os seus complementos
A hipertonicidade marcada pode requirir a aplicación de presión profunda para demostrar a dor.
En 1947 Travell & Bigelow produciron probas que apoian gran parte do que Gutstein (1944) denunciara. Indicaron que os estímulos de alta intensidade das áreas activas de activación producen, por reflexo, vasoconstricción prolongada con isquemia parcial en áreas localizadas do cerebro, medula espiñal ou estruturas nerviosas periféricas.
Pode producirse un patrón xeneralizado de disfunción que afecta a case calquera órgano do corpo. Estes descubrimentos das primeiras investigacións correlacionanse ben coa investigación moderna sobre fibromialxia e fatiga crónica e a hipótese de "trastornos da rede neuronal" como se describe por Goldstein (1996) e nas investigacións británicas e americanas que utilizan exploracións SPECT, que demostran claramente que se producen déficits circulatorios graves en o tronco cerebral e noutras áreas do cerebro da maioría das persoas con SFC e FMS (Costa 1992).
Fisiopatoloxía suxerida de Gutstein da fibromialxia / fibrosite / miodisneuria
Os cambios que se producen no tecido implicados no inicio da miodisinúria /FibromialxiaSegundo Gutstein, considéranse iniciados por predominio simpático localizado asociado a cambios na concentración de iones de hidróxeno e ao equilibrio de calcio e sodio nos fluídos tisulares (Petersen 1934). Isto está asociado a vasoconstricción e hipoxia / isquemia. A dor resultou, pensou, por estas alteracións que afectan os sensores de dor e os propioceptores.
O espasmo muscular e as contraccións tétánicas duras, nodulares e localizadas de feixes musculares, xunto coa estimulación vasomotora e musculomotora, intensificáronse mutuamente, creando un círculo vicioso de impulsos auto-perpetuados (Bayer 1950). Os patróns variados e complexos de síntomas referidos poden entón resultar de tales áreas de "disparador", así como de dor local e pequenas perturbacións. Poden manifestarse sensacións como dor, dor, tenrura, pesadez e cansazo, así como modificación da actividade muscular debido á contracción, o que resulta en opresión, rixidez, inchazo, etc.
Está claro a partir deste resumo do seu traballo que Gutstein describía Fibromialxia, e moitas das súas posibles características causativas.
O capítulo 2 examina o que FMS é, así como o que non o é, con suxestións para o diagnóstico diferencial.

 Os médicos realmente non o saben que é a fibromialxia ou o que o causa, pero os investigadores creen que a condición afecta ao xeito no que o cerebro procesa a dor, facendo que se amplifique e se espalle por todo o corpo. Os síntomas da fibromialxia inclúen dor, durmir excesivo, cambios de humor, fatiga, perda de memoria, borrosidade e depresión. Parece máis prevalente nas mulleres que nos homes.
Os médicos realmente non o saben que é a fibromialxia ou o que o causa, pero os investigadores creen que a condición afecta ao xeito no que o cerebro procesa a dor, facendo que se amplifique e se espalle por todo o corpo. Os síntomas da fibromialxia inclúen dor, durmir excesivo, cambios de humor, fatiga, perda de memoria, borrosidade e depresión. Parece máis prevalente nas mulleres que nos homes. Hai catro formas principais que un quiropráctico pode axudar aos pacientes con fibromialxia. A quiropráctica céntrase no benestar do corpo enteiro e demostrou ser moi eficaz no tratamento da enfermidade.
Hai catro formas principais que un quiropráctico pode axudar aos pacientes con fibromialxia. A quiropráctica céntrase no benestar do corpo enteiro e demostrou ser moi eficaz no tratamento da enfermidade.
























