- O diagnóstico das enfermidades do abdome pódese clasificar en:
- Anomalías do gastrointestinal tracto (esófago, estómago, intestino delgado e groso e o apéndice)
- Anomalías dos órganos dixestivos accesorios (trastornos hepatobiliares e pancreáticos)
- Anomalías dos órganos xenitourinarios e reprodutivos
- Anomalías da parede abdominal e dos principais vasos
- Esta presentación ten como obxectivo proporcionar a comprensión máis básica de xeral diagnóstico por imaxe enfoque e xestión clínica adecuada de pacientes con enfermidades máis comúns do abdome
- As modalidades de imaxe utilizadas durante unha investigación das queixas abdominales:
- Abdomen AP (KUB) e CXR vertical
- Escaneo abdominal CT (con contraste oral e IV e sen contraste)
- Estudos de bario superior e inferior GI
- Ultrasonografía
- MRI (máis utilizada como MRI do fígado)
- Enterografía e enteroclisis por resonancia magnética
- MRI recto
- Colangiopancreatografía retrograda endoscópica (ERCP) - principalmente patoloxía ductal hepatobiliaria e pancreática
- Imaxe nuclear
Contidos
Por que ordenar unha radiografía abdominal?
- Incluír unha avaliación preliminar do gas intestino nun escenario emerxente. Por exemplo, un estudo negativo nun paciente de baixa probabilidade pode evitar a necesidade dunha TC ou doutros procedementos invasivos
- Avaliación de tubos radiopacos, liñas e órganos radicais estranxeiros
- Avaliación post-procesual de gas libre intraperitoneal / retroperitoneal
- Seguimento da cantidade de gas intestinal e resolución de ileo post-operatorio (adínico)
- Seguimento do paso do contraste a través do intestino
- Estudos de tránsito colónico
- Monitorización de cálculos renales
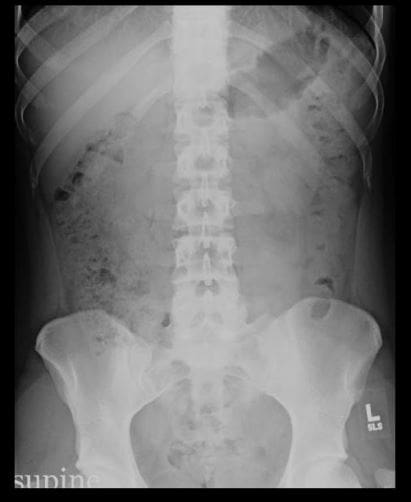
O que hai que ter en conta na AP Abdomen: Supine vs. Vertente vs Decubitus
- Aire libre (pneumoperitoneo)
- Obstrución intestinal: bucles dilatados: SBO vs LBO (regra 3-6-9) SB-límite superior-3-cm, LB-límite superior-6-cm, límite superior-9-cm. Nota a perda de haustra, dilatación de nota (presenza) de valvule conivente (plica semilunaris) en SBO
- SBO: observe diferentes niveis de fluído de aire no aspecto da escaleira vertical de película vertical, típico de SBO
- Observe escaseza de gas rectal / colónico (evacuado) en SBO
- Escaneo abdominal CT -modalidade de elección durante a investigación de queixas abdominales agudas e crónicas especialmente en adultos. Por exemplo, a malignidade abdominal pode ser diagnosticada e realizada con éxito proporcionando información clínica para a planificación do coidado
- Ecografía abdominal, renal e pélvica pódese realizar para axudar ao diagnóstico de apendicite (especialmente nos nenos), patoloxía vascular aguda e crónica, anomalías hepatobiliares, patoloxía obstétrica e xinecolóxica
- O uso de radiacións ionizantes (raios X e TC) debería minimizarse en nenos e outros grupos vulnerables.
Imaging diagnóstico das principais enfermidades do sistema gastrointestinal
- 1) Trastornos esofágicos
- 2) Carcinoma gástrico
- 3) Enteropatía sensible ao glute
- 4) Enfermidade inflamatoria intestinal
- 5) Adenocarcinoma ductal pancreático
- 6) Carcinoma colorrectal
- 7) Apendicite aguda
- 8) Pequena obstrución intestinal
- 9) Volvulus
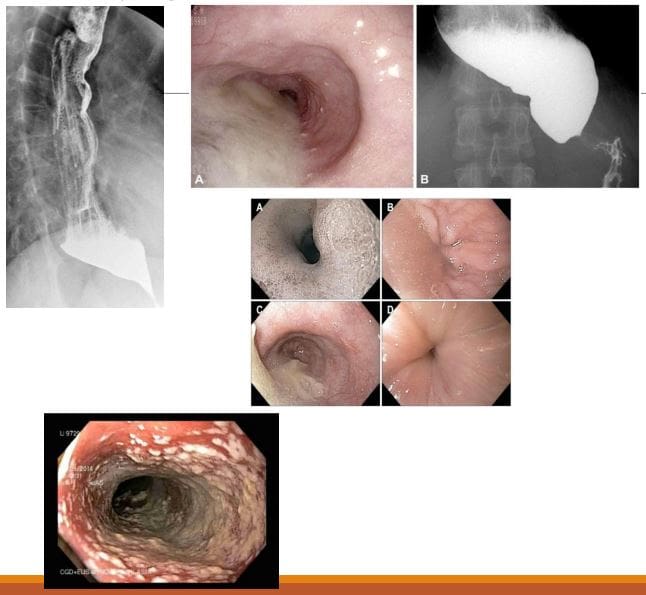
Trastornos esofágicos
- Achalasia (achalasia primaria): fracaso da peristalsis esofáxica organizada d/t alteración da relaxación do esfínter esofáxico inferior (LOS) con marcada dilatación do esófago e estase alimentaria. A obstrución do esófago distal (moitas veces debido a un tumor) foi denominada "acalasia secundaria" ou "pseudoacalasia". A peristalse no segmento de músculo liso distal do esófago pode perderse debido a unha anormalidade do plexo de Auerbach (responsable da relaxación do músculo liso). . Tamén se poden afectar as neuronas vagas
- Primario: 30 -70s, M: F iguais
- Enfermidade de Chagas (infección por Trypanosoma Cruzi) coa destrución das neuronas do plexo mientérico do sistema GI (megacolon e esófago)
- Con todo, o corazón é o órgano afectado por M / C
- Clínicamente: Disfagia tanto para sólidos como para líquidos, en comparación coa disfagia sólida en casos de carcinoma esofágico. Dolor no peito e regurgitación. Carcinoma escamoso escamoso de M / C en aproximadamente 5% debido á irritación crónica da mucosa por estasis de alimentos e secrecións. A neumonía por aspiración pode desenvolverse. Esofagite Candida
- Imaxe: "Pico de ave" na deglución de bario GI superior, esófago dilatado, perda de peristaltismo. Un exame endoscópico é crucial.
- Rx: difícil. Bloqueadores de canles de calcio (a curto prazo). Dilatación neumática, efectiva en 85% de pacientes con 3 -5% de risco de sangramento / perforación. A inxección de toxina botulínica dura só aprox. 12 meses por tratamento. Pode cicatrizar a submucosa levando a un maior risco de perforación durante a miotomía posterior. Miotomía cirúrxica (miotomía de Heller)
- 10 -30% dos pacientes desenvolven refluxo gastroesofáxico (GERD)
- Presbyesófago: úsase para describir as manifestacións da función motora dexeneradora no esófago envellecido> 80 anos Debido á interrupción do arco reflexo cunha diminución da sensibilidade á distensión e alteración do peristaltismo.
- Os pacientes poden reclamar disfagia ou dor torácica, pero a maioría son asintomáticos
- Espasmo esofágico difuso / distal (DES) é un trastorno de motilidade do esôfago que pode aparecer como un esófago de esmalte ou esfero de rosario sobre a trago de bario.
- 2% de dor no peito cardíaco non cardíaco
- A manometría é a proba de diagnóstico estándar de ouro.
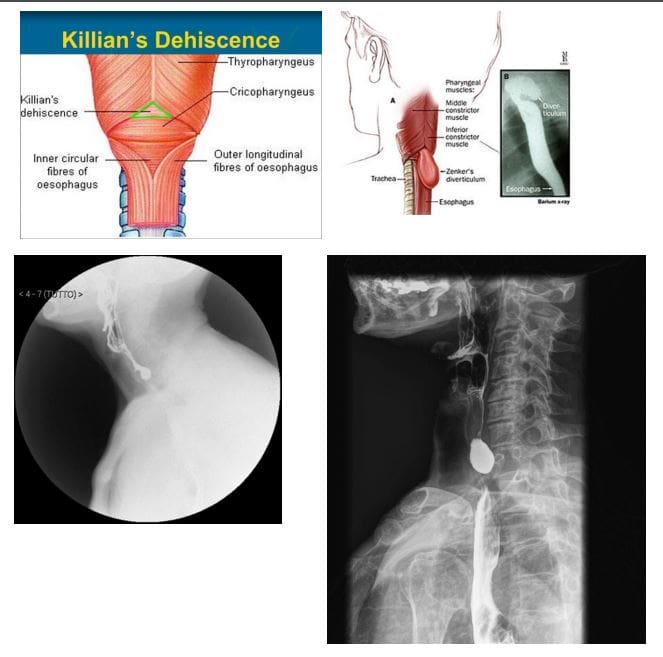
- Zenker diverticulum (ZD) bolsa afínseca aka
- Outpouching ao nivel da hipofaringe, só proximal ao esfínter esofágico superior, coñecido como dehiscencia killiana ou triángulo killian
- Os pacientes son 60-80 e presentes con disfagia, regurgitación, halitose, sensación de globo
- Pode complicarse coa aspiración e as anomalías pulmonares
- Os pacientes poden acumular medicamentos
- ZD- é un diverticulum pseudodivertículo ou pulsión resultante da hernia da submucosa a través da dehiscencia killiana, formando un saco onde a comida e outros contidos poden acumularse.
- Síndrome de Mallory-Weiss Refírese ás bágoas mucosas e submucosas do plexo venoso esofágico distal asociado a unha intensa formación de vómitos e proxección de contidos gástricos contra o esófago inferior. Os alcohólicos teñen un risco particular. Casos presentes con hematemesis indolora. O tratamento normalmente é favorable.
- Dx: a imaxe desempeña pouco papel, pero o contraste do esophagrama pode demostrar algunhas lágrimas mucosas en contraste (imaxe inferior dereita). A exploración por TC pode axudar a eliminar outras causas da hemorraxia GI superior
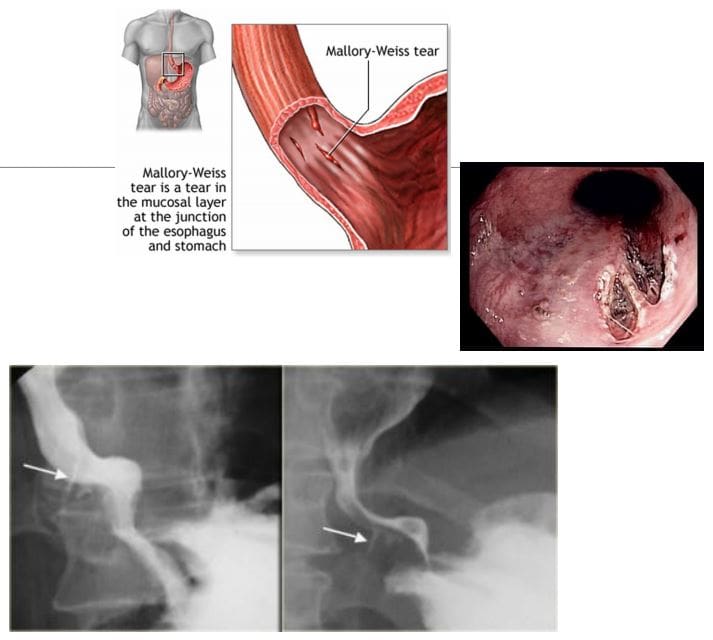
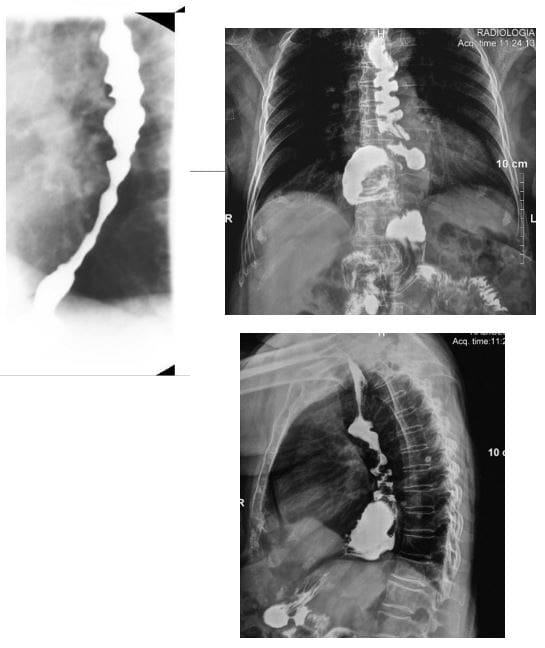
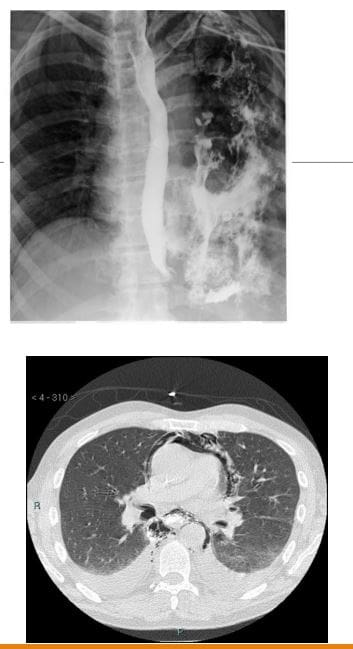
- Síndrome de Boerhaave: ruptura esofágica secundaria a un vómito contundente
- Presentación: M> F, vómitos, dor no peito, mediastinite, mediastino séptico, pneumomediastinum, derrame pleural pneumotórax
- No pasado, era invariablemente fatal
- Os mecanismos implican a expulsión contundente de contidos gástricos, especialmente con alimentos non digeridos grandes cando o esófago se contrae con forza contra a glota pechada con 90% ao longo da parede posterolateral esquerda.
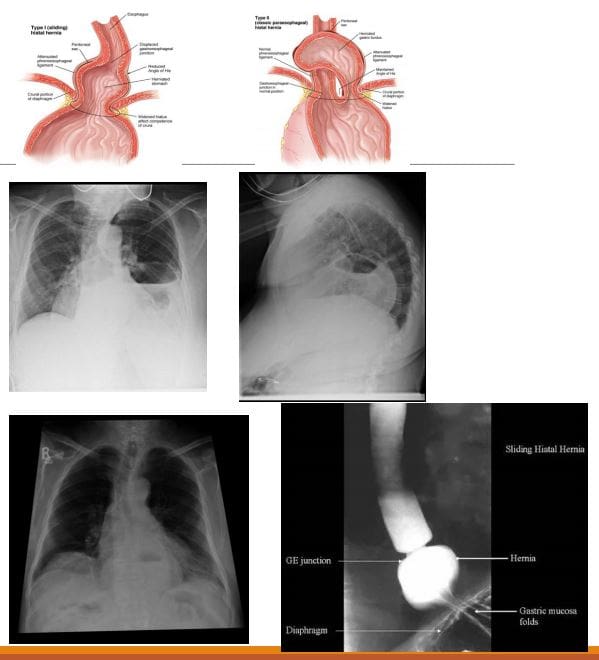
- Hiatus hernias (HH): hernia de contidos abdominales a través do parón esofágico do diafragma na cavidade torácica.
- Moitos pacientes con HH son asintomáticos e é un achado incidental. Con todo, os síntomas poden incluír dor epigastrica / torácica, plenitude postprandial, náuseas e vómitos
- Ás veces considérase HH sinónimo de enfermidade de refluxo gastro-esofágico (GORD), pero hai unha mala correlación entre as dúas condicións.
- 2 tipos: hernia por hiato deslizante 90% e hernia rodante (paraoesofágica) 10%. Este último pode estrangular provocando isquemia e complicacións.
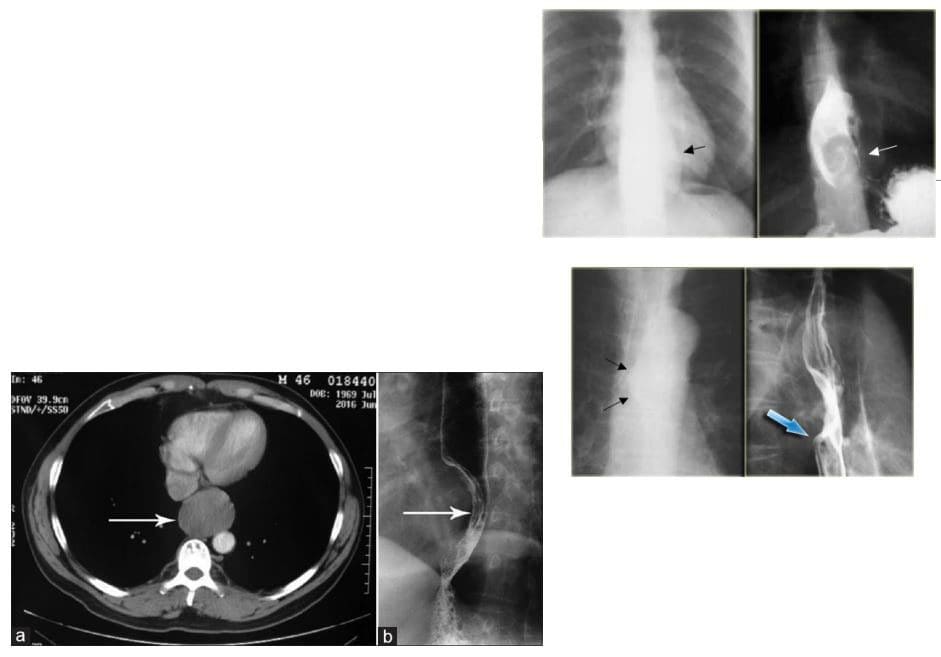
- Leiomioma esofáxico é a neoplasia esofáxica benigna M / C. A miúdo é grande pero non obstrutivo. Os tumores do estroma gastrointestinal (GIST) son os menos comúns no esófago. Debe diferenciarse dos carcinomas esofágicos.
- Imaxe: esofágico de contraste, golpeteo de bario GI superior, escaneo de TC. A gastroesofagoscopia é o método de elección Dx.
- Carcinoma esofágico: presentouse con disfagia crecente, inicialmente a sólidos e progresando a líquidos con obstrucción en casos máis avanzados
- <1% de todos os cancros e 4-10% de todos os tumores malignos gastrointestinais. Hai unha preponderancia masculina recoñecida co subtipo de células escamosas debido ao tabaquismo e ao alcol. Esófago de Barrett e adenocarcinoma
- M: F 4: 1. Os individuos negros son máis susceptibles que os individuos brancos 2: 1. Pobre pronóstico!
- A inxestión de bario pode ser sensible na identificación da masa esofáxica. A gastroesofagoscopia (endoscopia) confirma o diagnóstico coa biopsia do tecido
- En xeral, a malignidade máis común é o carcinoma de funda gástrica 2ndario que invade o esófago distal
- A célula escamosa normalmente descóbrese no esófago medio, adenocarcinoma na rexión distal
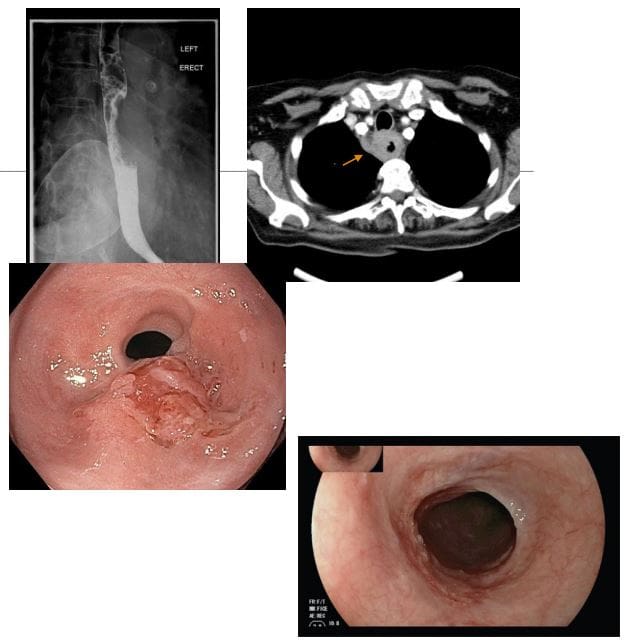
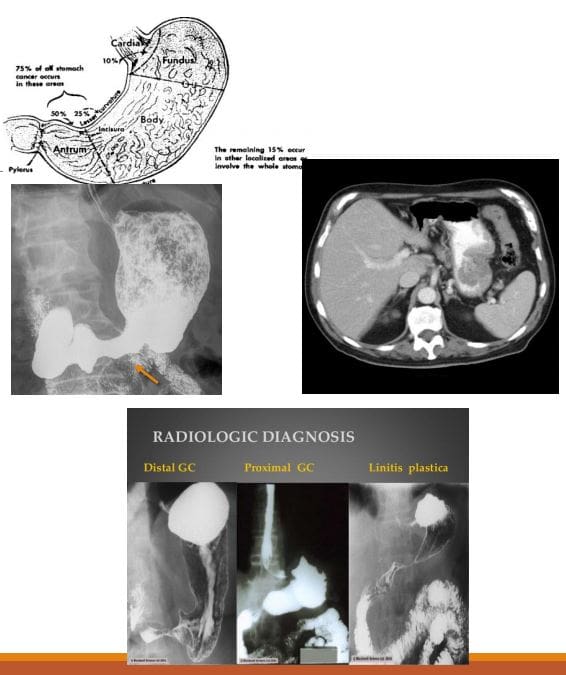
- Carcinoma gástrico: malignidade primaria do epitelio gástrico. Raro antes da idade de 40. A idade media no diagnóstico nos Estados Unidos é 70 anos para os machos e 74 anos para as mulleres. Xapón, Corea do Sur, Chile e países de Europa do Leste teñen unha das maiores taxas de cancro de estómago no mundo. As taxas de cancro de estómago están en declive en todo o mundo. O cancro gástrico é a causa 5th de morte relacionada co cancro. Asociación con infección por Helicobacter pylori 60- 80%, pero só a poboación de 2% con H. Pyloris desenvolve cancro de estómago. 8-10% ten un compoñente familiar herdado.
- O linfoma gástrico tamén está relacionado coa infección por H. Pyloris. O tumor celular estromal gastrointestinal ou GIST é outra neoplasia que afecta ao estómago
- Clínicamente: Non hai síntomas cando é superficial e potencialmente curable. Ata o 50% dos pacientes poden presentar queixas específicas non específicas. Os pacientes poden presentarse con anorexia e perda de peso (95%), así como unha vaga dor abdominal. É posible que se producen náuseas, vómitos e saciedade temprana d / t con tumores voluminosos ou lesións infiltrativas que afectan a distensión estomacal.
- Pronóstico: A maioría dos cancros gástricos diagnosticados tarde e poden revelar invasións locais con adenopatía rexional, fígado e propagación mesentérica. Unha taxa de supervivencia de 5 ao ano de 20% ou menos. En Xapón e Corea do Sur, os programas de cribado precoz aumentaron a supervivencia a 60%
- imagiologia: Estudo superior GI do bario, TC. O exame endoscópico é o método de elección para o diagnóstico. No tratamento de imaxes, o cancro gástrico pode aparecer como unha masa exofítica (polipoide) ou como tipo fungativo, ulceroso ou infiltrado / difuso (Linitis plastica). A exploración por TC é importante para avaliar a invasión local (nodos, mesenterio, fígado, etc.)
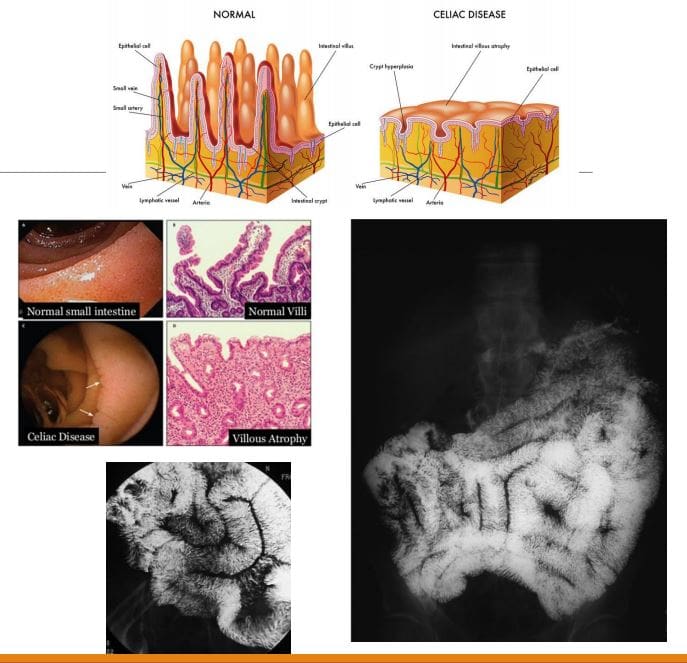
- Enfermidade celíaca aka sprue non tropical aka Enteropatía sensible ao glute: Un dano mucoso autoinmune criado inducido por glute causado por perda de vellosidades no intestino pequeno proximal e malabsorción gastrointestinal (é dicir, sprue). Considerado nalgúns casos de anemia por deficiencia de ferro por causa indeterminada. Común en caucásicos (1 en 200) pero raro en individuos asiáticos e negros. Dous picos: un pequeno cúmulo na primeira infancia. Normalmente en 3rd e 4th décadas de vida.
- Clínicamente: A dor abdominal é o síntoma de m / c, malabsorción de nutrientes / vitaminas: IDA e deposicións guaiac-positivas, diarrea, constipação, steatorrhea, perda de peso, osteoporose / osteomalacia, dermatitis herpetiforme. Aumento da asociación con linfoma de células T, Aumento da asociación con carcinoma escamoso esofágico, SBO
- Dx: considérase unha endoscopia GI superior con múltiples biopsias duodenales estándar de diagnóstico por enfermidade celíaca. A histoloxía revela a infiltración de células T e a linfoplasma tcia, a atrofia Villi, a hiperplasia Crypts, a Submucosa e a Serosa. Rx: eliminación de produtos que conteñen glute
- Imaging: Non se require para Dx senón en fluoroscopia de trago de bario: atrofia mucosa e obliteración de dobras mucosas (casos avanzados só). A dilatación de SB é o achado máis típico. Nodularidade do duodeno (duodeno bubbly). Reversión de dobras mucosas yeyunal e ileal:
- �O yexuno parece íleon, o íleon parece o xexuno e o duodeno parece un inferno.
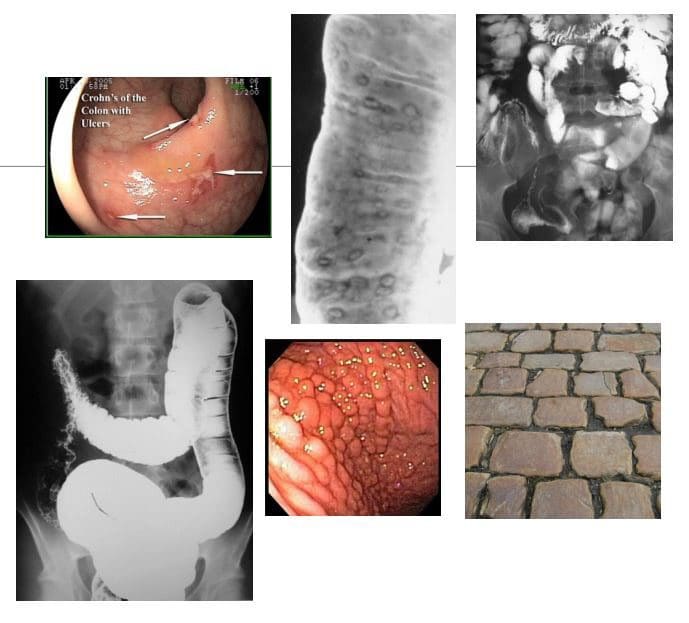
Enfermidade inflamatoria intestinal: enfermidade de Crohn (CD) e colite ulcerosa (UC)
- CD: A inflamación autoinmunitaria recidivante-remitente crónica que afecta a calquera parte do tracto gastrointestinal desde a boca ata o ano, pero no inicio normalmente implica o ileo terminal. Presentación de M / C: dor abdominal / cólicas e diarrea. Camiño: formación de granulomatos que, a diferenza da UC, é transmural, potencialmente levando a estenosis. As áreas afectadas pola inflamación son normalmente irregulares
- As complicaciones son numerosas: malabsorción de nutrientes / vitaminas (anemia, osteoporose, atraso no desenvolvemento nos nenos, susceptibilidade á malignidade do GI, obstrución intestinal, formación de fístula, manifestacións extra-abdominales: uveítis, artrite, AS, eritema nodosum e outros 10- 20% pode requirir cirurxía abdominal despois de 10-years of CD normalmente para estenosis, fistiluzation, BO.
- Dx: probas clínicas, CBC, CMP, CRP, ESR, serolóxicas: DDx de IBD: anticorpos anti-Saccharomyces cerevisiae (ASCA), anticuerpo citoplasmático antineutrófilo perinuclear (p-ANCA) histológicamente ou no seu sero. A proba de calprotectina fecal axuda a DDx IBS e avalía a resposta ao tratamento, a actividade da enfermidade / recaídas.
- Dx de elección: Endoscopia, ileoscopia e biopsias múltiples poden revelar cambios endoscópicas e histolóxicas. A endoscopia da cápsula de video (VCE), Imaging pode axudar con Dx de complicacións. Rx: medicamentos inmunomoduladores, medicina complementaria, dieta, probióticos, operativos. Non hai cura, pero o obxectivo é inducir a remisión, controlar os síntomas e evitar / tratar complicacións
- Imaging Dx: KUB a DDx SBO, enema de bario (contraste simple e dobre), seguindo o intestino delgado. Resultados: skip lesions, ulceracións aftas / profundas, fístula / vías sinusas, signo de corda, rastexamento de graxa presionado de LB, aspecto de adoquín d / t fissuras / úlceras que empuxan a mucosa, escaneo de TC con contraste oral e IV.
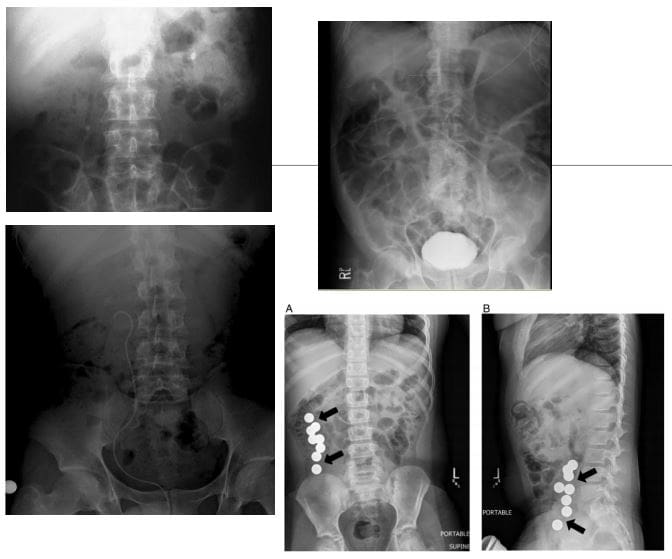
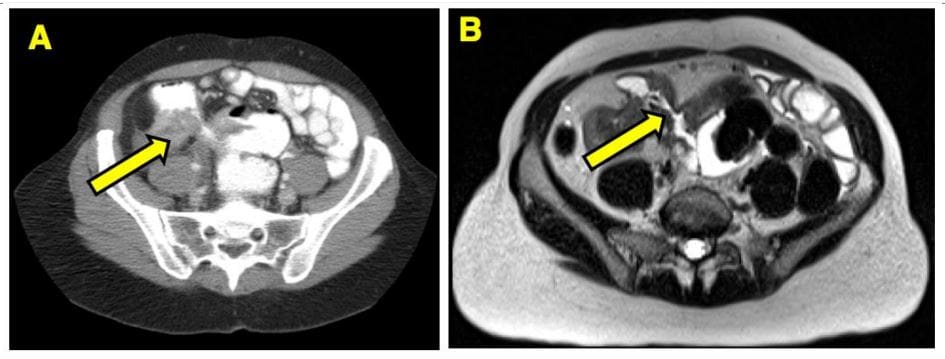
- Imaging dun paciente de Crohn que tivo unha pequena resección intestinal por obstrución.
- (A) A tomografía computarizada mostra unha inflamación non específica mentres que
- (B) MRE da mesma zona mostra un estirpe fibrostótico
- UC: característicamente implica só o colon, pero pode desenvolverse ileite. A aparición é normalmente en 15-40 e é máis frecuente nos machos, pero o inicio despois da idade de 50 tamén é común. Máis común en América do Norte e Europa (hipótese de hixiene). Etioloxía: Hai unha combinación de cambios ambientais, xenéticos e de microbioma intestinal. O tabaquismo e a apendicectomía precoz tenden a mostrar unha asociación negativa coa UC, ao contrario que o CD considerado algúns dos factores de risco.
- Características clínicas: Hemorragia rectal (común), diarrea, descarga mucosa rectal, tenesmo (ocasionalmente), dor abdominal inferior e deshidratación grave por descarga rectal purulenta (en casos graves, especialmente en anciáns), a colite fulminante e o megacolon tóxico poden ser fetales pero son complicacións raras . Patoloxía: Non granuloma. As úlceras afectan a mucosa e a submucosa. Os pseudopolíps presentan como mucosa elevada.
- Un proceso inicial sempre afecta ao recto e segue sendo unha enfermidade local (proctite) en (25%). Pode producirse a extensión da enfermidade proximal 30%. A UC pode presentarse como esquerda (55%) e pancolite (10%). A maioría dos casos son leves ou moderados
- Dx: a colonoscopia con ileoscopia con múltiples biopsias confirma Dx. Laboratorios: CBC, CRP, ESR, calprotectina fecal, complicacións: anemia, megacolón tóxico, cancro de colon, enfermidade extra-colónica: artrite, uveítis, AS, pioderma gangrenos, colangite esclerosante primaria. Rx: Tratamento tópico oral ou rectal do ácido 5-aminosalicílico, corticosteroides, drogas inmunomoduladoras, a colectomía é curativa.
- Imaxe: non é necesario para Dx, pero o enema de bario pode revelar ulceracións, pegadas dactilares, en casos avanzados perda de haustra e estreitamento do colon que produce "colon do tubo de plomo". casos. A TC pode axudar con Dx de complicacións. A imaxe simple da película revela o "colon do tubo de chumbo" e a sacroileíte como artrite enteropática (AS)
- Carcinoma colorrectal (CRC) m / c cancro do tracto gastrointestinal e do maligno 2 e máis frecuente en adultos. Dx: endoscopia e biopsia. A TC é as modalidades máis utilizadas para a posta en escena. A resección cirúrxica pode ser curativa, aínda que a taxa de supervivencia de cinco anos é 40-50%, dependendo da estadificación. Factores de risco: dieta baixa en fibras e proteínas animais altas en graxas e graxas, obesidade (especialmente en homes), colite ulcerosa crónica. Adenomas colónicos (pólipos). Síndromes de polipose adenomatosos familiares (síndrome de Gardener) e síndrome de Lynch como polipose non familiar.
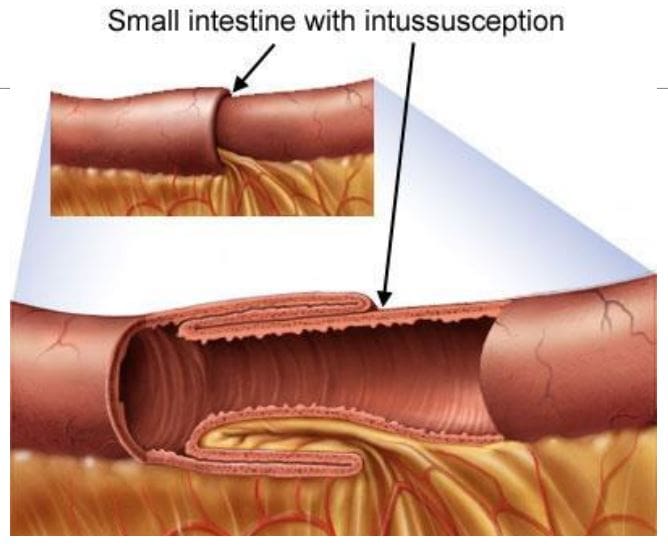
- Clínicamente: inicio insidioso con hábitos intestinais alterados, sangue fresco ou melena, anemia por deficiencia de ferro por perda de sangue oculta crónica, especialmente nos tumores do lado dereito. A obstrución intestinal, a intususcepción, a hemorraxia intensa e as enfermidades metastásicas especialmente para o fígado poden ser a presentación inicial. Camiño: 98% son adenocarcinomas, que xorden de adenomas colónicos preexistentes (pólipos neoplásicos) con transformación maligna. A taxa de supervivencia a cinco anos é 40-50%, con estadio en funcionamento o factor máis importante que afecta o prognóstico. Tumores rectosigmóticos M / C (55%),
- Nalgúns adenocarcinomas esp. Os tipos mucinosa típicamente presentáronse tarde e normalmente presentan un mal pronóstico debido a unha presentación tardía e unha secreción mucina e unha extensión local / distante
- Imaxe: o enema de bario é sensibilidade para pólipos> 1 cm, contraste único: 77-94%, contraste dobre: 82-98%. A colonoscopia é unha modalidade de elección para a prevención, detección e identificación do carcinoma colorrectal. A tomografía computarizada con contraste úsase para a estadificación e a avaliación do prognóstico de mets.
- Proxección: colonoscopia: homes 50 yo-10 anos, normal, 5 anos, se a polipectomía, FOB, 1st grao relativo con CA comezar a vixilancia no 40 yo
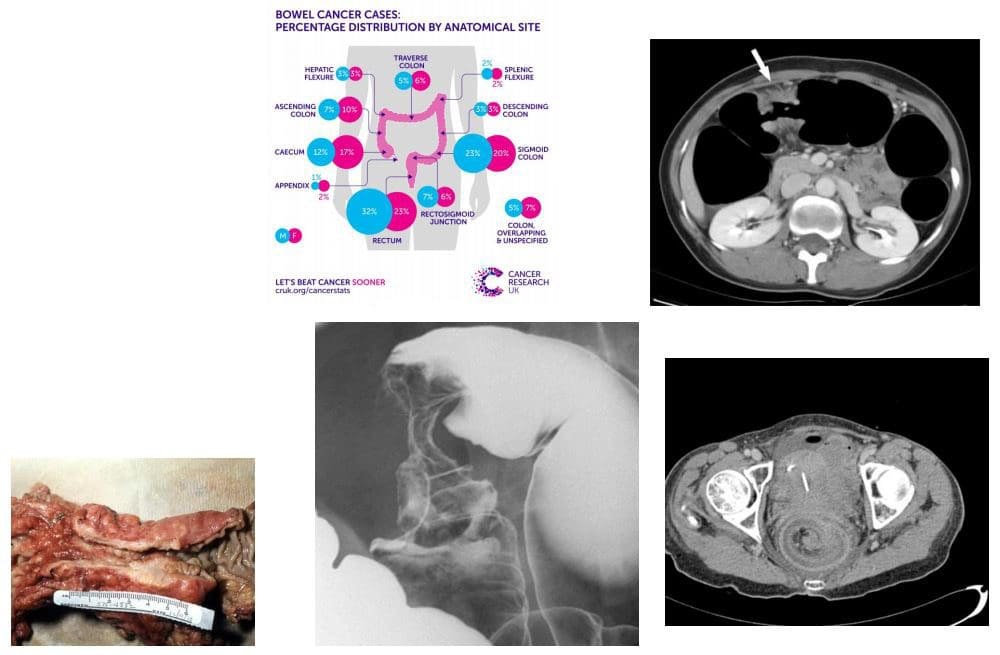
- Cáncer pancreático: Adenocarcinoma epitelial ductal (90%), pronóstico moi pobre con alta mortalidade. 3rd Cáncer abdominal M / C. O colón é #1, o estómago #2. O cancro de páncreas representa 22% de todas as mortes por malignidade gastrointestinal e 5% de todas as mortes por cancro. 80% dos casos en 60 +. O tabaco de cigarros é o factor de risco ambiental máis forte, unha dieta rica en graxas animais e proteínas. Obesidade. Historia familiar. M / C detectado na cabeza e uncinate proceso.
- Dx: a tomografía computarizada é fundamental. A invasión da arteria mesentérica superior (SMA) indica enfermidade irresecable. O 90% dos adenocarcinomas pancreáticos son irresecables en Dx. A maioría dos pacientes morren dentro de 1 ano de Dx. Clínicamente: ictericia indolora, abd. Dor, vesícula de Courvoisier: ictericia indolora e vesícula biliar agrandada, síndrome de Trousseau: tromboflebite migratoria, diabetes mellitus de nova aparición, metástase rexional e a distancia.
- CT Dx: masa pancreática con forte reacción desmoplástica, pobre perfeccionamento e atenuación lixeiramente inferior en comparación coa invasión da glándula normal adxacente á SMA.
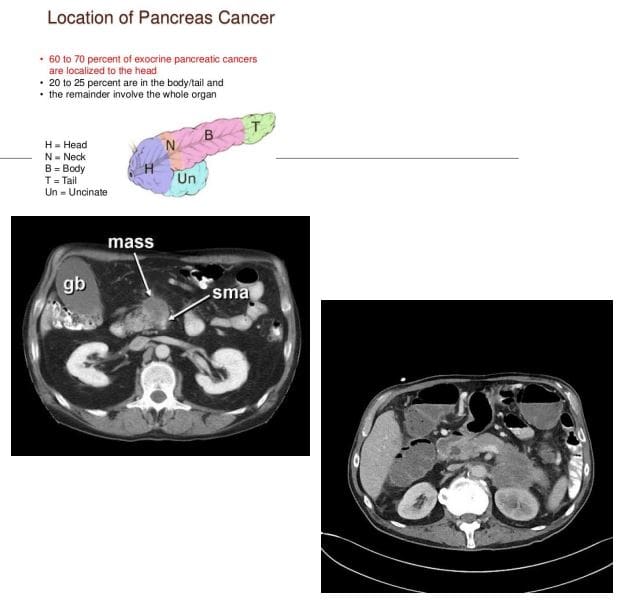
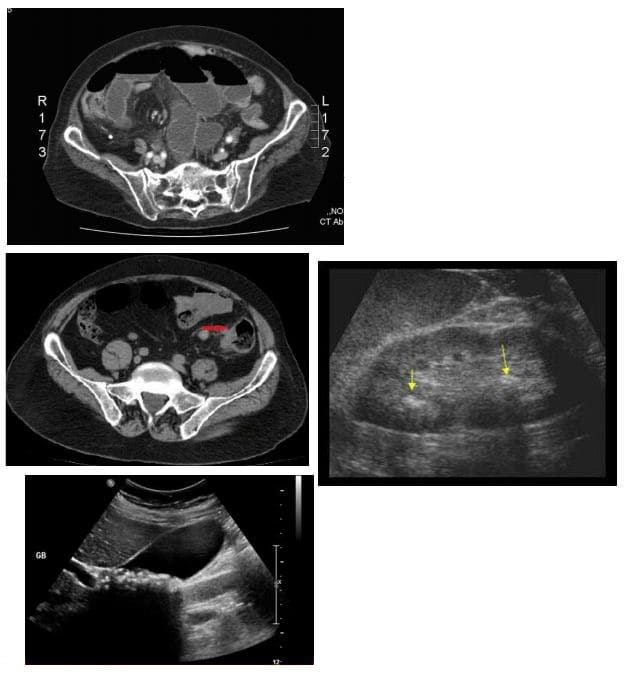
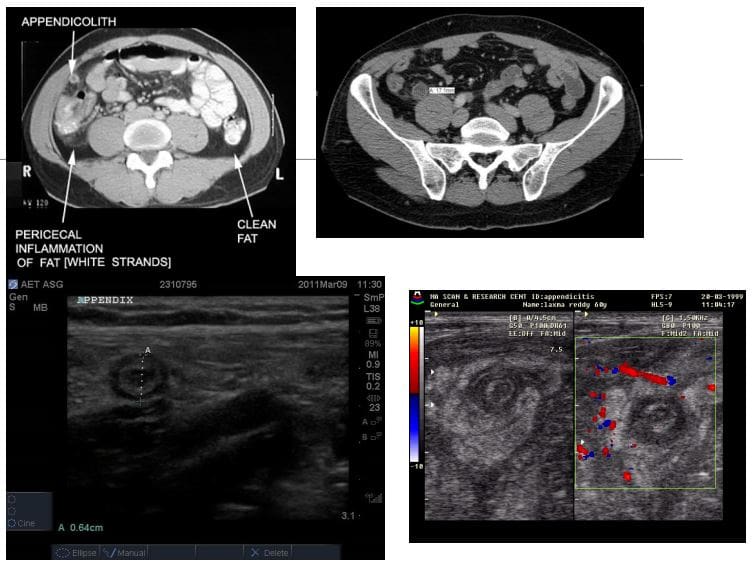
- Apendicite: É unha condición moi común na práctica xeral de radioloxía e é unha das principais causas da cirurxía abdominal en pacientes novos
- A TC é a modalidade máis sensible para detectar a apendicite
- O ultrasonido debe ser empregado en pacientes máis novos e nenos
- Os radiografos KUB non deben desempeñar ningún papel no diagnóstico da apendicite
- Nas imaxes, a apendicite revela un apéndice inflamado con engrosamento da parede, aumento de tamaño e varamento de graxa periapendicular. En EE. O típico "sinal de destino" nótase na posición da sonda estadounidense de eixe curto.
- Se o apéndice é retroeconómico do que Estados Unidos pode non proporcionar unha Dx precisa, a exploración de CT pode ser necesaria
- Rx: operativo para evitar complicacións
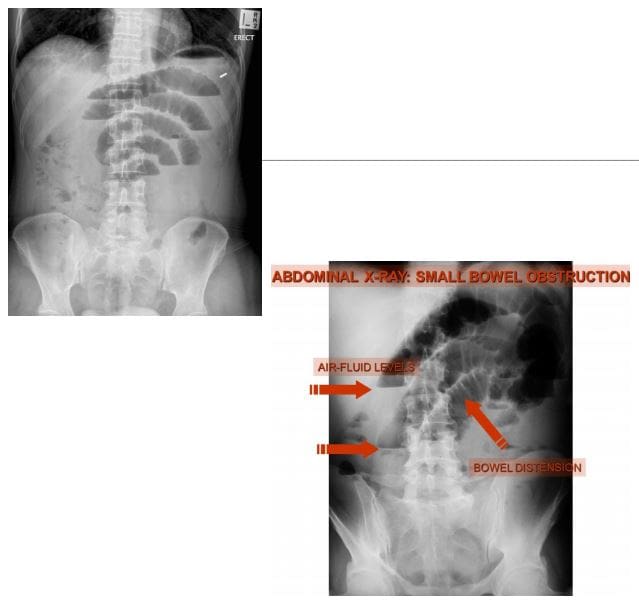
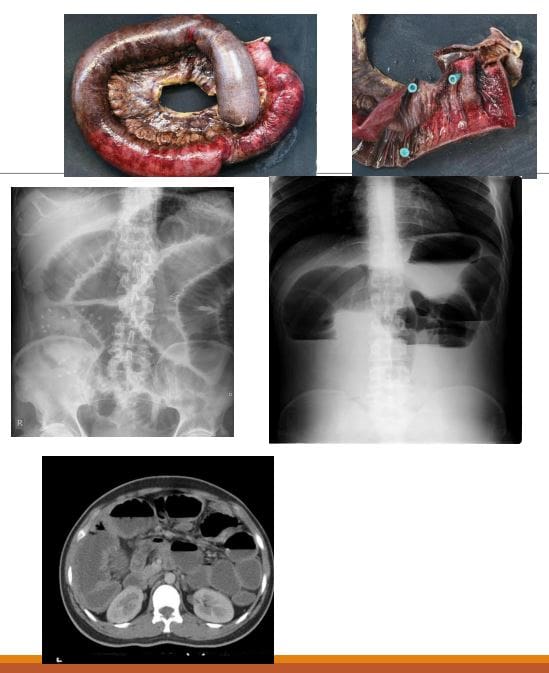
- Obstrucción intestinal pequena (SBO) -80% de todas as obstrucións intestinais mecánicas; o restante resultado 20% da obstrución do intestino grande. Ten unha taxa de mortalidade de 5.5%
- Causa M / C: calquera Hx de cirurxía e adición abdomina previa
- A presentación clásica é o estreñimiento, aumentando a distensión abdominal con náuseas e vómitos
- As radiografías son só 50% sensibles para SBO
- CT demostrará a causa do SBO en 80% dos casos
- Hai criterios variables para a obstrución máxima do intestino dogado, pero 3.5 cm é unha estimación conservadora do intestino dilatado
- Na radiografía de Abd: decúbito supino vs. Intestino dilatado, valvulae conivente estirada (pregues da mucosa), niveis alternativos de aire e fluído �escaleira.� Ausencia de gas no recto/colon
- Rx: operativa como �abdome agudo.�
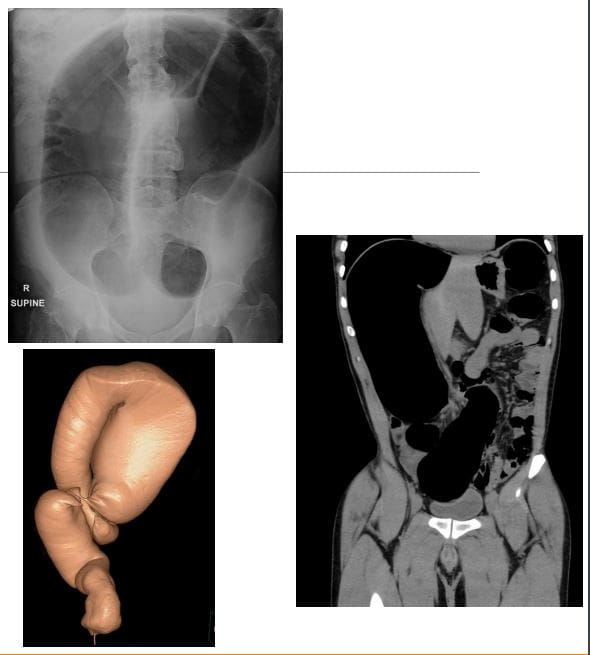
- Volvulus-m / c no Sigmoid colon esp. en anciáns. O principal motivo: estreñimiento crónico con torsión sigmoide redundante no mesocolón sigmoide. Leva a obstrución intestinal grande (LBO). Outras causas comúns: un tumor de colon. Sigmoid vs Caecum volvulus
- Clínicamente: signos de LBO con constipação, inchazo abdominal, dor, náuseas e vómitos. A aparición pode ser aguda ou crónica
- Radiográficamente: perda de haustra no LB, distensión do LB (>6 cm), �signo do gran de café� seguinte diapositiva, o extremo inferior do vólvulo apunta á pelve
- NB: A regra xeral para o intestino dilatado debe ser de 3-6-9, onde SB de 3 cm, LB de 6 cm e Coecum de 9 cm
- Rx: operativa como �abdome agudo.�
References
Ámbito de práctica profesional *
A información aquí contenida en "Abdominal: Enfoque de diagnóstico de imaxe | El Paso, TX." non pretende substituír unha relación individual cun profesional da saúde cualificado ou un médico licenciado e non é un consello médico. Animámoslle a que tome decisións sobre a saúde baseándose na súa investigación e colaboración cun profesional sanitario cualificado.
Información do blog e debates de alcance
O noso ámbito de información limítase a quiropráctica, músculo-esqueléticos, medicamentos físicos, benestar, contribuíndo etiolóxico trastornos viscerosomáticos dentro de presentacións clínicas, dinámica clínica do reflexo somatovisceral asociado, complexos de subluxación, problemas de saúde sensibles e/ou artigos, temas e discusións de medicina funcional.
Proporcionamos e presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista réxese polo seu ámbito profesional e a súa xurisdición de licenza. Usamos protocolos funcionais de saúde e benestar para tratar e apoiar a atención das lesións ou trastornos do sistema músculo-esquelético.
Os nosos vídeos, publicacións, temas, temas e coñecementos abarcan asuntos clínicos, cuestións e temas relacionados co noso ámbito de práctica clínica e apoian directa ou indirectamente o noso ámbito de práctica.*
A nosa oficina intentou razoablemente proporcionar citas de apoio e identificou o estudo ou estudos de investigación relevantes que apoian as nosas publicacións. Proporcionamos copias dos estudos de investigación de apoio dispoñibles para os consellos reguladores e o público logo de solicitude.
Entendemos que cubrimos asuntos que requiren unha explicación adicional de como pode axudar nun determinado plan de atención ou protocolo de tratamento; polo tanto, para debater máis sobre o tema anterior, non dubide en preguntar Dr. Alex Jiménez, DC, ou póñase en contacto connosco 915-850-0900.
Estamos aquí para axudarche a ti e á túa familia.
Bendicións
Dr. Alex Jiménez ANUNCIO, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licenciado como Doutor en Quiropráctica (DC) en Texas & Novo México*
Número de licenza de Texas DC TX5807, New Mexico DC Número de licenza NM-DC2182
Licenciada como enfermeira rexistrada (RN*) in Florida
Licenza Florida Licenza RN # RN9617241 (Nº de control 3558029)
Estado compacto: Licenza multiestatal: Autorizado para Practicar en Estados 40*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
A miña tarxeta de visita dixital