dor no xeonllo é un problema de saúde común entre os atletas e a poboación en xeral. Aínda que os síntomas da dor no xeonllo poden ser debilitantes e frustrantes, a dor no xeonllo adoita ser un problema de saúde moi tratable. O xeonllo é unha estrutura complexa composta por tres ósos: a sección inferior do fio, a rexión superior do fuso e a rótula.
Os tecidos suaves poderosos, como os tendóns e os ligamentos do xeonllo, así como a cartilaxe debaixo da parte traseira e entre os ósos, manteñen as mesmas para estabilizar e soportar o xeonllo. No entanto, unha variedade de lesións e / ou condicións poden levar á dor no xeonllo. O obxectivo do artigo seguinte é evaluar pacientes con dor no xeonllo.
Contidos
Abstracto
Os médicos de familia atopan frecuentemente pacientes con dor no xeonllo. Un diagnóstico preciso require un coñecemento da anatomía do xeonllo, patróns comúns de dor nas lesións de xeonllo e características das causas frecuentes de dor no xeonllo, así como habilidades específicas para o exame físico. O historial debe incluír as características da dor do paciente, os síntomas mecánicos (bloqueo, estalido, ceder), derrame articular (momento, cantidade, recorrencia) e mecanismo de lesión. O exame físico debe incluír unha inspección coidadosa do xeonllo, palpación por tenrura puntual, avaliación do derrame articular, probas de movemento, avaliación de ligamentos para a lesión ou a laxitude e avaliación dos meniscos. As radiografías deben obterse en pacientes con tenrura ou rotulidade illada na cabeza do peroné, incapacidade para soportar peso ou flexionar o xeonllo a 90 graos ou con idade superior a 55 anos. (Am Fam Physician 2003; 68: 907-12. Copyright 2003 Academia Americana de Médicos de Familia.)
introdución
A dor no xeonllo representa aproximadamente un terzo dos problemas musculoesqueléticos observados nos centros de atención primaria. Esta queixa é máis frecuente en pacientes fisicamente activos, con ata o 54 por cento dos atletas que teñen algún grao de dor no xeonllo cada ano.1 A dor no xeonllo pode ser unha fonte de discapacidade significativa, que restrinxe a capacidade de traballar ou realizar actividades da vida diaria. .
O xeonllo é unha estrutura complexa (Figura 1), 2 ea súa avaliación poden presentar un desafío para o médico da familia. O diagnóstico diferencial da dor de xeonllos é extenso, pero pode ser reducido cunha historia detallada, un exame físico focalizado e, se se indica, o uso selectivo de estudos de imaxe e laboratorio apropiados. A parte I deste artigo en dúas partes proporciona un enfoque sistemático para avaliar o xeonllo, ea parte II3 discute o diagnóstico diferencial da dor no xeonllo.

historia
Características da dor
A descrición do paciente da dor no xeonllo é útil para centrar o diagnóstico diferencial.4 É importante aclarar as características da dor, incluíndo o seu inicio (rápido ou insidioso), a localización (anterior, medial, lateral ou posterior do xeonllo), duración, gravidade e calidade (por exemplo, aburrido, agudo, dolorido). Tamén hai que identificar os factores agravantes e paliativos. Se a dor no xeonllo é causada por unha lesión aguda, o médico debe saber se o paciente puido continuar a actividade ou soportar peso despois da lesión ou se viuse obrigado a cesar inmediatamente.

Síntomas mecánicos
Debe preguntarse ao paciente sobre os síntomas mecánicos, como bloquear, saltar ou dobrar o xeonllo. Unha historia de episodios de bloqueo suxire unha bágoa menstrual. Unha sensación de estalar no momento da lesión suxire lesións lexendarias, probablemente a rotura completa dun ligamento (rama de terceiro grao). Os episodios de dar forma son consistentes con algún grao de inestabilidade no xeonllo e poden indicar unha sub-luxación patelar ou unha ruptura ligamentosa.
efusión
O tempo ea cantidade de derrame común son pistas importantes para o diagnóstico. A aparición rápida (dentro de dúas horas) dun derrame grande e tenso suxire a ruptura do ligamento cruzado anterior ou a fractura da meseta tibial cunha hemartrose resultante, mentres que o inicio máis lento (24 a 36 horas) dun derramamento leve a moderado é consistente con lesión meniscal ou esguince ligamentoso. O derrame recorrente de xeonllos despois da actividade é consistente coa lesión meniscal.
Mecanismo de lesión
O paciente debe ser cuestionado sobre detalles específicos da lesión. É importante saber se o paciente sufriu un golpe directo ao xeonllo, se o pé estivese plantado no momento da lesión, se o paciente se decelerase ou se deteña de súpeto, se o paciente aterraba dun salto, se houbo unha torsión compoñente da lesión e se se produciu hiperextensión.
Un golpe directo ao xeonllo pode causar lesións graves. A forza anterior aplicada á tibia proximal co xeonllo na flexión (por exemplo, cando o xeonllo bate no taboleiro nun accidente automovilístico) pode causar lesións ao ligamento cruzado posterior. O ligamento colateral medial é máis frecuentemente ferido como consecuencia da forza lateral directa ao xeonllo (por exemplo, recorte no fútbol); esta forza crea unha boa carga na articulación do xeonllo e pode producir ruptura do ligamento colateral medial. Por outra banda, un golpe medial que crea unha carga varus pode danar o ligamento colateral lateral.
As forzas non comunicadas tamén son unha causa importante de lesión no xeonllo. As paradas rápidas e os cortes ou voltas afiadas crean forzas de desaceleración significativas que poden esmagar ou romper o ligamento cruzado anterior. A hiperextensión pode producir danos ao ligamento cruzado anterior ou ligamento cruzado posterior. Os movementos repentinos de torsión ou pivote crean forzas de corte que poden ferir o menisco. Unha combinación de forzas pode ocorrer simultaneamente, causando lesións a varias estruturas.
Historia Médica
É importante ter antecedentes de lesións no xeonllo ou cirurxía. Débese preguntar ao paciente sobre os intentos anteriores de tratar a dor de xeonllos, incluíndo o uso de medicamentos, dispositivos de apoio e fisioterapia. O médico tamén debe preguntar se o paciente ten antecedentes de gota, pseudogota, artrite reumatoide ou outras enfermidades dexenerativas das articulacións.

A dor no xeonllo é un problema de saúde común que pode ser causado por lesións deportivas, accidentes de automóbil ou por un problema de saúde subxacente, como a artrite. Os síntomas máis comúns de lesión no xeonllo inclúen dor e molestias, inchazo, inflamación e rixidez. Debido a que o tratamento para a dor no xeonllo varía segundo a causa, é fundamental que o individuo reciba un diagnóstico adecuado para os seus síntomas. O coidado quiropráctico é un tratamento alternativo seguro e eficaz que pode axudar a tratar a dor no xeonllo, entre outros problemas de saúde.
Dr. Alex Jimenez DC, CCST Insight
Exame físico
Inspección e palpación
O médico comeza comparando o xeonllo doloroso co xeonllo asintomático e inspecciona o xeonllo ferido por eritema, hinchazón, moretones e decoloración. A musculatura debe ser simétrica bilateralmente. En particular, o vasto medialis oblicuo dos cuádriceps debe evaluarse para determinar se parece normal ou mostra signos de atrofia.
Despois pálase o xeonllo e compróbase a dor, a calor e a efusión. Debe buscarse a sensibilidade puntual, especialmente na rótula, o tubérculo tibial, o tendón rotuliano, o tendón do cuádriceps, a liña articular anterolateral e anteromedial, a liña articular medial e a liña articular lateral. Mover o xeonllo do paciente a través dun curto arco de movemento axuda a identificar as liñas articulares. A amplitude de movemento debe avaliarse estendendo e flexionando o xeonllo na medida do posible (rango normal de movemento: extensión, cero graos; flexión, 135 graos).5
Avaliación patelofemoral
Unha avaliación para o derrame debería realizarse co paciente supino eo xeonllo ferido en extensión. A bolsa suprapatelaria debe ser orde para determinar se hai derrames.
O seguimento patelofemoral é avaliado observando a patela para un movemento suave mentres o paciente contrae o músculo do cuádriceps. Debe notarse a presenza de crepitus durante a palpación da rótula.
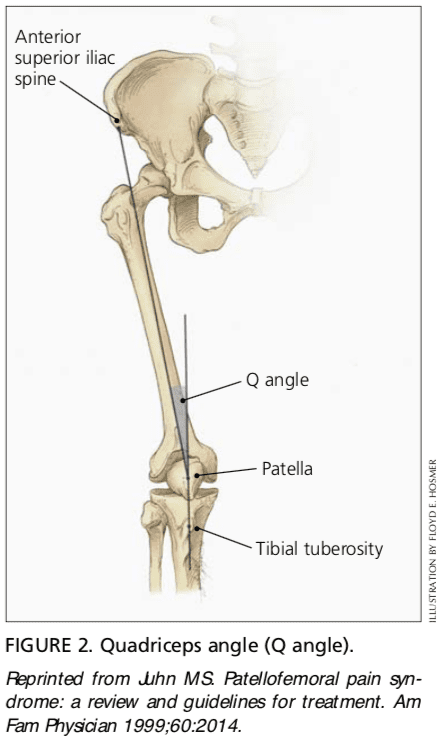
O ángulo de cuádriceps (ángulo Q) determínase debuxando unha liña da espiña ilíaca superior anterior polo centro da patela e unha segunda liña desde o centro da patela a través da tuberosidade tibial (Figura 2) .6 AQ maior que 15 Os graos son un factor predispositor para a subluxación patelar (é dicir, se o ángulo Q é aumentado, a contracción contundente do músculo do cuádriceps pode provocar que a rótula subluxese lateralmente).
A continuación realízase unha proba de aprehensión rotuliana. Cos dedos colocados no aspecto medial da rótula, o médico tenta subluxar a rótula lateralmente. Se esta manobra reproduce a dor do paciente ou unha sensación de paso, a subluxación rotular é a causa probable dos síntomas do paciente.7 Deberíanse palpar tanto as facetas rotulares superior como a inferior, coa rótula subluxada primeiro medialmente e logo lateralmente. .
Ligamentos cruzados
Ligamento cruzado anterior. Para a proba do caixón anterior, o paciente asume unha posición supina co xeonllo lesionado flexionado a 90 graos. O médico fixa o pé do paciente cunha lixeira rotación externa (sentado no pé) e logo coloca os polgares no tubérculo tibial e os dedos no becerro posterior. Cos músculos isquiotibiais do paciente relaxados, o médico tira anteriormente e avalía o desprazamento anterior da tibia (signo do caixón anterior).
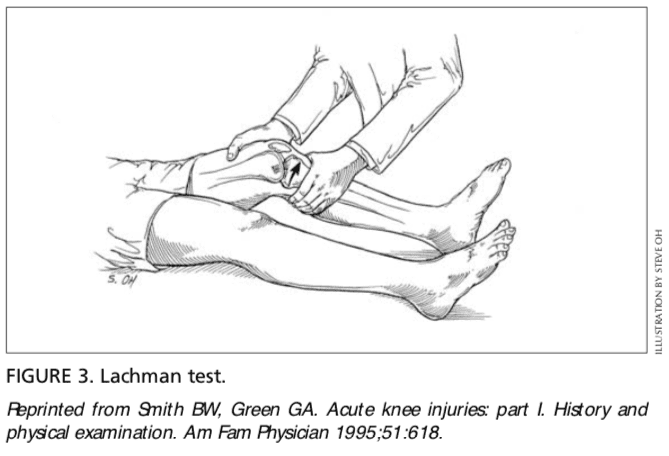
A proba de Lachman é outro medio de avaliar a integridade do ligamento cruzado anterior (Figura 3) .7 A proba realízase co paciente nunha posición supina e o xeonllo ferido flexíase a graos 30. O médico estabiliza o fémur distal cunha man, agarra a tibia proximal na outra man e intenta subluxar a tibia anteriormente. A falta dun punto final claro indica unha proba positiva de Lachman.
Ligamento Cruciate Posterior. Para a proba do caixón posterior, o paciente asume unha posición supina cos xeonllos flexionados a 90 graos. Mentres está de pé ao lado da mesa de exame, o médico busca o desprazamento posterior da tibia (signo de caída posterior) .7,8 A continuación, o médico fixa o pé do paciente en rotación neutra (sentado no pé), posicións os polgares no tubérculo tibial e coloca os dedos no becerro posterior. O médico empurra posteriormente e avalía o desprazamento posterior da tibia.
Ligamentos colaterais
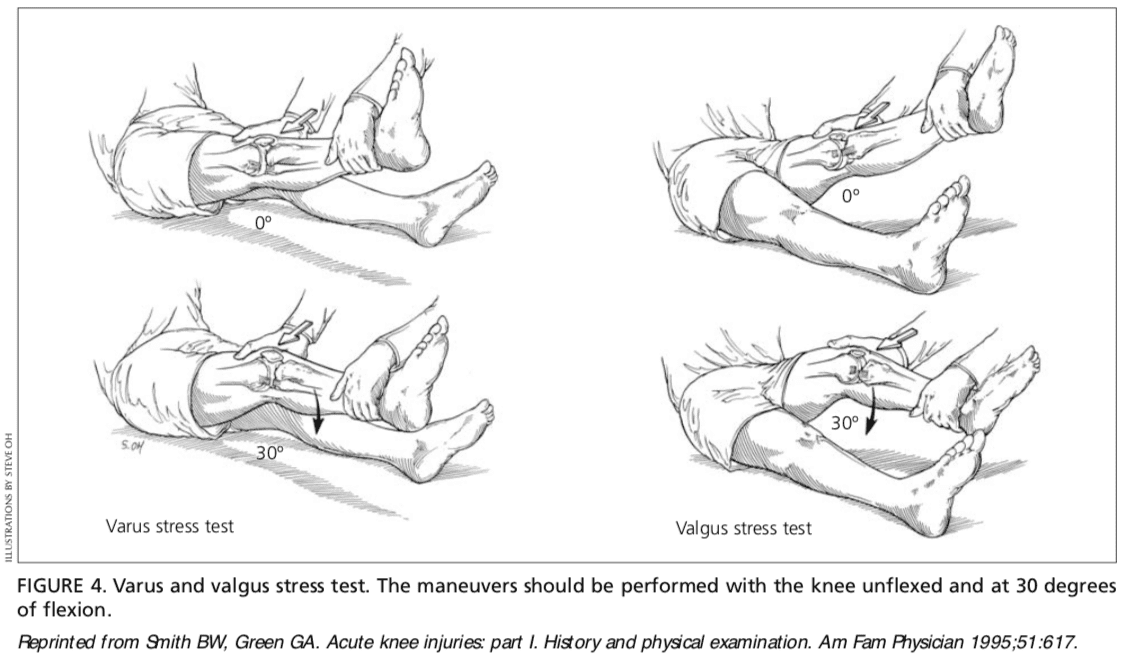
Ligamento colateral medial. A proba de esforzo en valgo realízase coa perna do paciente lixeiramente secuestrada. O médico coloca unha man no aspecto lateral da articulación do xeonllo e a outra no aspecto medial da tibia distal. A continuación, a tensión en valga aplícase ao xeonllo tanto a cero graos (extensión completa) como a 30 graos de flexión (Figura 4) Co xeonllo a cero graos (é dicir, en plena extensión), o ligamento cruzado posterior e a articulación dos cóndilos femorais coa meseta tibial deberían estabilizar o xeonllo; co xeonllo a 7 graos de flexión, a aplicación do estrés en valgo valora a laxitude ou integridade do ligamento colateral medial.
Ligamento colateral lateral. Para realizar a proba de esforzo en varo, o médico coloca unha man na cara medial do xeonllo do paciente e a outra na cara lateral do peroné distal. A continuación, aplícase unha tensión en varo ao xeonllo, primeiro en extensión total (é dicir, cero graos), despois co xeonllo flexionado a 30 graos (Figura 4).7 Un punto final firme indica que o ligamento colateral está intacto, mentres que un ou o punto final ausente indica a rotura completa (ruptura de terceiro grao) do ligamento.
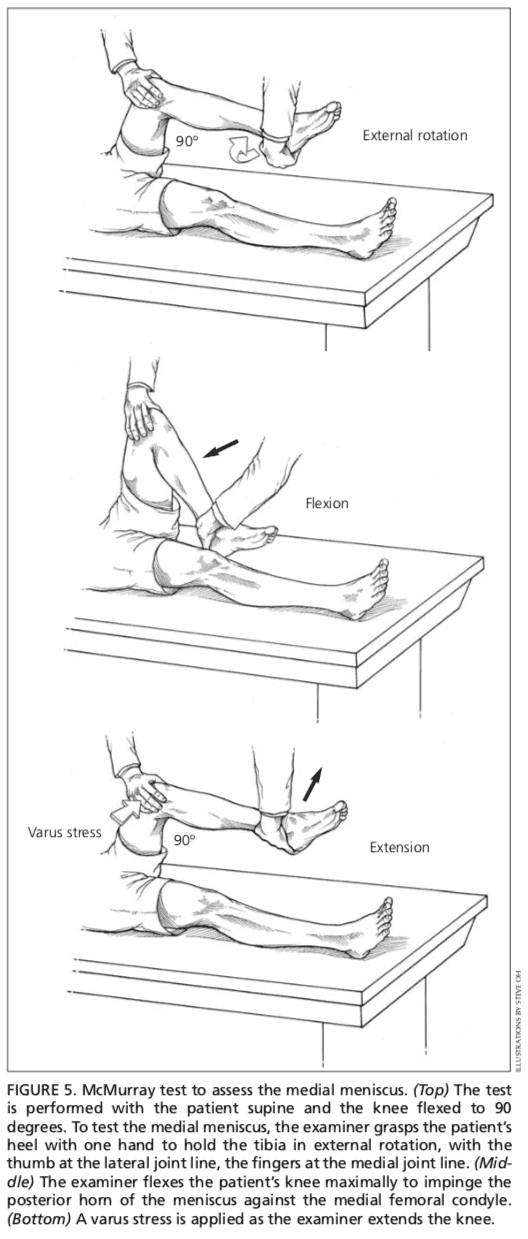
Menisci
Os pacientes con feridas aos meniscos normalmente mostran ternura na liña articular. A proba de McMurray realízase co paciente mentindo supine9 (Figura 5). A proba describiuse diversamente na literatura, pero o autor suxire a seguinte técnica.
O médico agarra o talón do paciente cunha man e o xeonllo coa outra man. O polgar do médico está na liña articular lateral e os dedos están na liña articular medial. Despois, o médico flexiona o xeonllo do paciente ao máximo. Para probar o menisco lateral, a tibia rótase internamente e o xeonllo esténdese desde a flexión máxima ata uns 90 graos; Pódese producir unha compresión adicional ao menisco lateral aplicando estrés valgo a través da articulación do xeonllo mentres o xeonllo se estende. Para probar o menisco medial, a tibia rótase externamente e o xeonllo esténdese desde a flexión máxima ata uns 90 graos; Pódese producir unha compresión engadida ao menisco medial colocando tensión en varo na articulación do xeonllo mentres o xeonllo está en graos de flexión. Unha proba positiva produce un golpe ou un clic, ou provoca dor nunha parte reproducible do rango de movemento.
Debido a que a maioría dos pacientes con dor de xeonllos teñen feridas de tecidos brandos, as radiografías de película sinxela xeralmente non están indicadas. As regras de xeonllos de Ottawa son unha guía útil para ordenar as radiografías do xeonllo10,11.
Se son necesarias radiografías, adoitan ser suficientes tres vistas: vista anteroposterior, vista lateral e vista de Merchant (para a articulación patelofemoral).7,12 Os pacientes adolescentes que informan de dor crónica no xeonllo e derrame recorrente do xeonllo requiren unha vista de muesca ou túnel ( vista posteroanterior co xeonllo flexionado de 40 a 50 graos). Esta visión é necesaria para detectar radiolucencias dos cóndilos femorales (máis frecuentemente o cóndilo femoral medial), que indican a presenza de osteocondrite disecante.13
As radiografías deben ser inspeccionadas de cerca para os sinais de fractura, en particular a patela, a meseta tibial, espiños tibiais, fibula proximal e cóndilos femorales. Se se sospeita a artrose, deberíanse obter radiografías de soporte.
Estudos de laboratorio
A presenza de calor, exquisita tenrura, efusión dolorosa e dor acentuada con mesmo movemento leve da articulación do xeonllo é consistente coa artrite séptica ou a artropatía inflamatoria aguda. Ademais de obter un conteo sanguíneo completo con velocidade de sedimentación diferencial e un ritmo de sedimentación (ESR), deberían realizarse artritis. O fluído articular debe ser enviado a un laboratorio para un reconto celular con medidas diferenciais, glucosa e proteína, cultura bacteriana e sensibilidade e microscopía de luz polarizada para cristais.
Debido a que un xeonllo tenso e doloroso pode presentar unha imaxe clínica clara, pode que se requira artrocentesis para diferenciar o derrame simple da hemartrose ou a fractura osteocondral oculto. 4 Un derrame simple de articulación produce un fluído transdutivo de cor palla claro, como nun esguince de xeonllo ou lesión meniscal crónica. A hemartrosis é causada por unha lagrimas do ligamento cruzado anterior, unha fractura ou, menos comúnmente, unha lagra aguda da porción externa do menisco. Unha fractura osteocondral provoca hemartrose, con glóbulos de graxa observados no aspirado.
A artrite reumatoide pode implicar a articulación do xeonllo. Por iso, a ESR séricas e as probas do factor reumatoide están indicadas en pacientes seleccionados.
Os autores indican que non teñen ningún conflito de interese. Fontes de financiamento: ningún informar.
En conclusión, a dor no xeonllo é un problema de saúde común que se produce debido a unha variedade de lesións e / ou condicións, como lesións deportivas, accidentes automovilísticos e artrite, entre outros problemas. O tratamento da dor do xeonllo depende en gran medida da orixe dos síntomas. Polo tanto, é esencial que o individuo busque atención médica inmediata para recibir un diagnóstico.
O coidado quiropráctico é unha opción de tratamento alternativa que se centra no tratamento dunha variedade de lesións e/ou afeccións asociadas ao sistema músculo-esquelético e nervioso. O alcance da nosa información limítase aos problemas de saúde da columna vertebral e quiroprácticos. Para discutir o tema, non dubide en preguntar ao Dr. Jiménez ou en contacto connosco en�915-850-0900 .
Comisariado polo Dr. Alex Jiménez

Discusión temática adicional: aliviar a dor no xeonllo sen cirurxía
A dor no xeonllo é un síntoma ben coñecido que pode ocorrer debido a unha variedade de lesións e / ou afeccións no xeonllo, incluíndo lesións deportivas. O xeonllo é unha das articulacións máis complexas do corpo humano xa que se compón da intersección de catro ósos, catro ligamentos, varios tendóns, dous menisci e cartilaxe. Segundo a Academia Americana de Médicos Familiares, as causas máis comúns na dor do xeonllo inclúen a subluxación patelar, a tendinite patelar ou o xeonllo do jumper e a enfermidade de Osgood-Schlatter. Aínda que a dor de xeonllos é máis probable que ocorra en persoas con máis de 60 anos de idade, a dor no xeonllo tamén pode ocorrer en nenos e adolescentes. A dor de xeonllos pódese tratar na casa seguindo os métodos RICE, con todo, as lesións graves no xeonllo poden requirir atención médica inmediata, incluído o coidado quiropráctico.

EXTRA EXTRA | TEMPO IMPORTANTE: El Paso, TX Chiropractor recomendado
En branco
References
1. Rosenblatt RA, Cherkin DC, Schneeweiss R, Hart LG. O contido da atención médica ambulatoria nos Estados Unidos. Unha comparación entre interspecialidade. N Engl J Med 1983; 309: 892-7.
2. Tandeter HB, Shvartzman P, Stevens MA. Feridas agudas no xeonllo: uso das regras de decisión para a selección de radiografías selectivas. Médico Am Fam 1999; 60: 2599-608.
3. Calmbach WL, Hutchens M. Avaliación de pacientes que presentan dor de xeonllos: parte II. Diagnóstico diferencial. Médico Am Fam 2003; 68: 917-22
4. Bergfeld J, Irlanda ML, Wojtys EM, Glaser V. Pin- indicando a causa da dor aguda do xeonllo. Atención ao paciente 1997; 31 (18): 100-7.
5. Magee DJ. Xeonllo. En: Avaliación física ortopédica. 4 ed. Filadelfia: Saunders, 2002: 661-763.
6. Juhn MS. Síndrome de dor patelofemoral: unha revisión e orientacións para o tratamento. Médico Am Fam 1999; 60: 2012-22.
7. Smith BW, Green GA. Feridas agudas no xeonllo: parte I. Historia e exame físico. Fúnd. Am Fam 1995; 51: 615-21.
8. Walsh WM. Lesións no xeonllo. En: Mellion MB, Walsh WM, Shelton GL, eds. O manual do médico do equipo. 2d ed. San Luís: Mosby, 1997: 554-78.
9. McMurray TP. A cartilaxe semilunar. Br J Surg 1942; 29: 407-14.
10. Stiell IG, Wells GA, Hoag RH, Sivilotti ML, Cacciotti TF, Verbeek PR, e outros. Implementación da regra de xeonllo de Ottawa para o uso da radiografía nas lesións no xeonllo agudo. JAMA 1997; 278: 2075-9.
11. Stiell IG, Greenberg GH, Wells GA, McKnight RD, Cwinn AA, Caciotti T, e outros. Derivación dunha regra de decisión para a utilización de radiografía en lesións no xeonllo agudo. Ann Emerg Med 1995; 26: 405-13.
12. Sartoris DJ, Resnick D. Radiografía de película simple: rutina e técnicas e proxeccións especializadas. En: Resnick D, ed. Diagnóstico de desórdenes óseos e xuntas. 3d ed. Filadélfia: Saunders: 1-40.
13. Schenck RC Jr, Goodnight JM. Disfuncións de osteocondritis. J Bone Joint Surg [Am] 1996; 78: 439-56.
Acordo pechado
Ámbito de práctica profesional *
A información aquí contenida en "Avaliación de pacientes que presentan dor de xeonllos: parte I. Historia, exame físico, radiografías e probas de laboratorio." non pretende substituír unha relación individual cun profesional da saúde cualificado ou un médico licenciado e non é un consello médico. Animámoslle a que tome decisións sobre a saúde baseándose na súa investigación e colaboración cun profesional sanitario cualificado.
Información do blog e debates de alcance
O noso ámbito de información limítase a quiropráctica, músculo-esqueléticos, medicamentos físicos, benestar, contribuíndo etiolóxico trastornos viscerosomáticos dentro de presentacións clínicas, dinámica clínica do reflexo somatovisceral asociado, complexos de subluxación, problemas de saúde sensibles e/ou artigos, temas e discusións de medicina funcional.
Proporcionamos e presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista réxese polo seu ámbito profesional e a súa xurisdición de licenza. Usamos protocolos funcionais de saúde e benestar para tratar e apoiar a atención das lesións ou trastornos do sistema músculo-esquelético.
Os nosos vídeos, publicacións, temas, temas e coñecementos abarcan asuntos clínicos, cuestións e temas relacionados co noso ámbito de práctica clínica e apoian directa ou indirectamente o noso ámbito de práctica.*
A nosa oficina intentou razoablemente proporcionar citas de apoio e identificou o estudo ou estudos de investigación relevantes que apoian as nosas publicacións. Proporcionamos copias dos estudos de investigación de apoio dispoñibles para os consellos reguladores e o público logo de solicitude.
Entendemos que cubrimos asuntos que requiren unha explicación adicional de como pode axudar nun determinado plan de atención ou protocolo de tratamento; polo tanto, para debater máis sobre o tema anterior, non dubide en preguntar Dr. Alex Jiménez, DC, ou póñase en contacto connosco 915-850-0900.
Estamos aquí para axudarche a ti e á túa familia.
Bendicións
Dr. Alex Jiménez ANUNCIO, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licenciado como Doutor en Quiropráctica (DC) en Texas & Novo México*
Número de licenza de Texas DC TX5807, New Mexico DC Número de licenza NM-DC2182
Licenciada como enfermeira rexistrada (RN*) in Florida
Licenza Florida Licenza RN # RN9617241 (Nº de control 3558029)
Estado compacto: Licenza multiestatal: Autorizado para Practicar en Estados 40*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
A miña tarxeta de visita dixital