Tratamento non operativo de disco herniado e ciática en El Paso, TX
Un disco herniado, tamén coñecido como un disco esvarado ou roto, é unha condición sanitaria que ocorre cando unha bágoa no anel fibroso de un disco intervertebral provoca que a porción central suave caia do cartílago danado e circundante. As hernias de disco son xeralmente debido á dexeneración do anel externo dun disco intervertebral, coñecido como anulus fibrosus. O trauma, a lesión de elevación ou o esforzo tamén poden causar un disco herniado. Unha bágoa no disco intervertebral pode producir a liberación de produtos químicos que poden causar irritación e, finalmente, converterse no causa directa de dor nas costas severas, mesmo sen compresión de raíz nerviosa.
As hernias de disco tamén se desenvolven normalmente tras unha protrusión de disco previamente existente, unha condición sanitaria na que as capas máis externas do anílo fibroso permanecen intactas, con todo, estas poden rebosar se o disco está baixo presión. A diferenza dunha hernia de disco, ningunha sección xeométrica escapa ao disco intervertebral. Os discos hernados adoitan sanar por si mesmos dentro de varias semanas. As hernias severas de disco poden requirir cirurxía, pero unha variedade de estudos de investigación demostraron que un tratamento non operativo pode axudar a mellorar e xestionar o proceso de recuperación dunha hernia de disco sen necesidade de intervencións cirúrxicas.
Tratamento quirúrgico contra tratamento non operativo para a hernia de disco lumínico Usando o xuízo de investigación de resultados para o paciente da columna vertebral (SPORT): un xuízo aleatorizado
Abstracto
- Contexto: A discectomía lumbar é o procedemento cirúrxico máis común realizado para os síntomas de costas e pernas en pacientes estadounidenses, pero a eficacia do procedemento en relación co coidado non operativo continúa sendo controvertido.
- Obxectivo: Para avaliar a eficacia da cirurxía para a hernia do disco intervertebral lumbar.
- Deseño, configuración e pacientes: O xuízo de investigación de resultados do paciente da columna vertebral, un ensaio clínico aleatorio que inscribe pacientes entre marzo 2000 e novembro 2004 desde as clínicas multidisciplinares 13 da columna vertebral en estados 11 de Estados Unidos. Os pacientes eran candidatos quirúrgicos 501 (idade media, 42 anos; 42% mulleres) con hernia discal lumbar interferebral confirmada por imaxes e sinais e síntomas persistentes de radiculopatía durante polo menos 6 semanas.
- Intervencións: Discutomía aberta estándar contra tratamento non operativo individualizado para o paciente.
- Medidas principais de resultado: Os resultados primarios foron os cambios desde o punto de referencia do Estudo de resultados médicos 36-item Short-Form Health Survey, as pesas corporales e as escalas físicas e os modificados Oswestry Disability Index (Academia Americana de Cirujanos Ortopédicos MODEMS versión) en 6 semanas, 3 meses, 6 meses, e 1 e 2 anos desde a inscrición. Os resultados secundarios incluían a severidade ciática medida polo Índice de Cindimia de Ciencia, a satisfacción dos síntomas, a mellora por conta propia e o estado laboral.
- Resultados: A adhesión ao tratamento asignado foi limitada: 50% dos pacientes asignados a cirurxía recibiron cirugía dentro dos 3 meses de matrícula, mentres 30% dos asignados a un tratamento non operativo recibiron cirugía no mesmo período. As análises de intención de tratar demostraron melloras substanciais para todos os resultados primarios e secundarios en ambos grupos de tratamento. As diferenzas entre os grupos nas melloras foron constantemente a favor da cirurxía para todos os períodos pero foron pequenas e non estadísticamente significativas para os resultados primarios.
- Conclusións: Os pacientes na cirurxía e os grupos de tratamento non operativos melloraron substancialmente durante un período de 2. Debido ao gran número de pacientes que se cruzaron en ambas direccións, as conclusións sobre a superioridade ou equivalencia dos tratamentos non están garantidas en función da análise de intención de tratar.
- Rexistro de probas: clinicaltrials.gov Identificador: NCT00000410
A discectomía lumbar é o procedemento cirúrxico máis común que se realiza nos Estados Unidos para pacientes con síntomas de costas e pernas. a gran maioría dos procedementos son electivos. Non obstante, a hernia do disco lumbar é frecuentemente vista nos estudos de imaxe na ausencia de síntomas [1,2] e pode regresar ao longo do tempo sen cirurxía. [3] Ata a variación de 15 en taxas rexectométricas rexionais nos Estados Unidos [4] e taxas máis baixas interroga internacionalmente dúbidas sobre a conveniencia dalgunhas destas cirurxías. [5,6]
Varios estudos compararon o quirúrgico e non operativo Treatment dos pacientes con hernia de disco, pero as diferenzas de base entre grupos de tratamento, pequenos tamaños de mostra ou falta de medidas de resultado validados nestes estudos limitan as conclusións baseadas en probas sobre o tratamento ideal. [7-12] O xuízo de investigación de Spine Patient Outcomes Research (SPORT) iniciouse en marzo de 2000 a comparar os resultados do tratamento quirúrgico e non operativo para a hernia lumbar intervertebral, a estenose espinal ou a espondilolistexia degenerativa. [13] O xuízo incluíu unha cohorte aleatoria e unha cohorte observacional que declinaron ser aleatorizados a favor de designar o seu propio tratamento, todos os demais criterios de inclusión e que aceptaron realizar un seguimento de acordo co mesmo protocolo. Este artigo reporta resultados de intención de tratar a través de 2 anos para a cohorte aleatoria.
Methods
deseño do estudo
SPORT realizouse nas prácticas espinales multidisciplinares 13 nos estados 11 dos Estados Unidos (California, Xeorxia, Illinois, Maine, Michigan, Missouri, Nebraska, Nova York, Nova Hampshire, Ohio, Pensilvania). A comisión de asuntos humanos de cada institución participante aprobou un protocolo estandarizado. Todos os pacientes proporcionaron un consentimento informado por escrito. Unha tarxeta de seguimento de seguridade e datos independentes controlou o estudo a intervalos de 6. [13]
Poboación do paciente
Os pacientes foron considerados para a súa inclusión se eran 18 anos e máis vellos e diagnosticados por médicos participantes durante o período de inscrición do estudo que tiveron hernia de disco intervertebral e síntomas persistentes a pesar do tratamento non operativo durante polo menos semanas 6. O contido de coidados non previos de preinscrición non foi prespecificado no protocolo pero incluíu educación / asesoramento (71%), fisioterapia (67%), inxeccións epidurales (42%), terapia quiropráctica (32%), medicamentos antiinflamatorios (61% ) e analxésicos opiáceos (40%).
Os criterios específicos de inclusión na inscrición foron a dor radicular (debaixo do xeonllo para as hernias lumbares inferiores, na coxa anterior para as hernias lumbares superiores) e evidencias de irritación da raíz nerviosa cun signo positivo de tensión da raíz nerviosa (aumento da perna recta positivo entre 30) e signo de tensión femoral 70 ou positivo) ou un déficit neurolóxico correspondente (reflexo deprimido asimétrico, sensación diminuída nunha distribución dermatomal ou debilidade nunha distribución miotómica). Ademais, todos os participantes foron candidatos cirúrxicos que foran sometidos a unha imaxe vertebral avanzada (97% por resonancia magnética, 3% por tomografía computarizada) mostrando hernia de disco (protrusión, extrusión ou fragmento secuestrado) [14] nun nivel e lado correspondentes aos síntomas clínicos. . Os pacientes con hernias múltiples incluíronse se só se considerou sintomática unha das hernias (é dicir, se só se planificou unha operación).
Os criterios de exclusión incluíron cirurxía lumbar previa, síndrome de cauda equina, escoliose superior a 15, inestabilidade segmentaria (> 10 ° movemento angular ou traslación de> 4 mm), fracturas vertebrais, infección ou tumor da columna vertebral, espondiloartropatía inflamatoria, embarazo, condicións comórbidas contraindicativas , ou incapacidade / falta de vontade para operarse nun prazo de 6 meses.
Intervencións de estudo
A cirurxía foi unha discutomia aberta estándar co exame da raíz nerviosa implicada. [15,16] O procedemento acordado por todos os centros participantes realizouse baixo anestesia xeral ou local, con pacientes na posición propensa ou no peito. Os cirurxiáns encorajáronse a usar lupa ou un microscopio. Usando unha incisión da liña media que reflicte os músculos paraspintes, o espazo interlaminar foi ingresado como se describe por Delamarter e McCullough. [15] Nalgúns casos, o bordo medial da faceta superior eliminouse para proporcionar unha visión clara da raíz nerviosa implicada. Usando unha pequena incisión anular, o fragmento do disco foi eliminado como se describe por Spengler. [16] A canle foi inspeccionada e o foramen probou por un disco residual ou patoloxía ósea. A raíz nerviosa foi descomprimida, deixándoa libremente móbil.
O grupo de tratamento non operativo recibiu "coidados inusuales", co protocolo do estudo recomendando que o tratamento non cirúrxico mínimo inclúa polo menos terapia física activa, educación / asesoramento con instrución de exercicio a domicilio e antiinflamatorios non esteroides, se se toleran. Enumeráronse outros tratamentos non operativos e animáronse aos médicos a individualizar o tratamento para o paciente; rastrexáronse prospectivamente todos os tratamentos non operativos. [13,17]
Medidas de estudo
As medidas principais foron o Estudo de resultados médicos 36-Item Short-Form Health Survey (SF-36), escalas corporales de dor e función física [18-21] e da Academia Americana de Cirujanos Ortopédicos MODEMS versión do Índice Oswestry Disability Index (ODI). [22] Como se especificou no protocolo de proba, os resultados primarios foron os cambios desde a liña base nestas escalas en 6 semanas, 3 meses, 6 meses e 1 e 2 anos desde a inscrición.
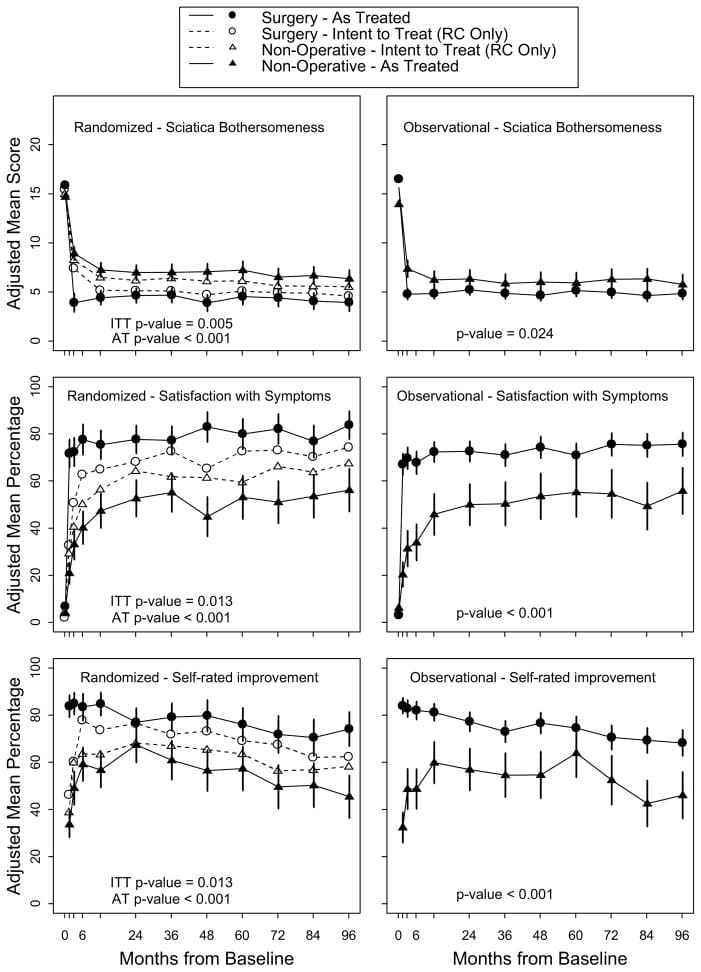
As medidas secundarias incluíron mellóraa autoinformada do paciente, estado de traballo e satisfacción cos síntomas actuais e con coidado. [23] A severidade dos síntomas foi medida polo índice de Sciatica Bothersomeness (alcance, 0-24; puntuacións máis altas representan síntomas peores). [24,25]
Recrutamento, inscrición e aleatorización
Unha enfermeira de investigación en cada sitio identificou potenciais participantes e verificouse a elegibilidade. Para a contratación e o consentimento informado, as cintas de vídeo baseadas na evidencia describiron os tratamentos cirúrxicos e non operativos e os beneficios, riscos e incertezas esperados. [26,27] Os participantes ofrecéronse a matrícula no experimento aleatorizado ou nunha cohorte concorrente de observación, cuxos resultados Informanse nun artigo de acompañante.
A matrícula comezou en marzo de 2000 e rematou en novembro 2004. As variables base foron recollidas antes da aleatorización. Pacientes autónomos de raza e etnia usando categorías de Institutos Nacionais de Saúde.
A asignación de tratamento aleatorio xerado por computadora baseada en bloques permutados (bloques xerados aleatoriamente de 6, 8, 10 e 12) [28] nos sitios ocorreu inmediatamente despois da inscrición mediante un sistema automatizado en cada sitio, garantindo ocultamiento de asignación axeitada. As medidas de estudo recolléronse no inicio e nas visitas regulares de seguimento programadas. As visitas de seguimento a curto prazo ocorreu en 6 semanas e 3 meses. Se a cirurxía demorouse máis alá das xornadas 6, obtivéronse datos adicional de seguimento 6 semanas e 3 meses postoperatoriamente. As visitas de seguimento a longo prazo ocorreron nos meses 6, ano 1 desde a inscrición e anualmente despois.
Análises estatísticas
Orixinalmente determinamos que o tamaño da mostra de 250 pacientes en cada grupo de tratamento era suficiente (cun nivel de significación a 2 caras de 05 e un 85% de potencia) para detectar unha diferenza de 10 puntos nas escalas de dor corporal e funcionamento físico SF-36 ou un tamaño de efecto similar no ODI. Esta diferenza correspondeu aos informes dos pacientes de estar "un pouco mellor" no estudo da columna vertebral lumbar de Maine (MLSS). [29] O cálculo do tamaño da mostra permitiu ata 20% de datos perdidos, pero non contou con niveis específicos de non adhesión.
As análises para os resultados primarios e secundarios utilizaron todos os datos dispoñibles para cada período nunha intención de tratar. Os puntos finais predeterminados para o estudo incluíron resultados en cada unha de 6 semanas, 3 meses, 6 meses, 1 ano e 2 anos. Para axustar o posible efecto dos datos que faltan nos resultados do estudo, a análise dos cambios medios para os resultados continuos realizouse utilizando a estimación de máxima probabilidade para modelos de efectos mixtos lonxitudinais baixo supostos de "falta ao chou" e incluíndo un termo para o centro de tratamento. As análises comparativas realizáronse empregando os métodos de imputación única do valor basal trasladado e do último valor trasladado, así como un modelo mixto lonxitudinal de control de covariables asociadas a visitas perdidas. [30]
Para os resultados secundarios binarios, modelos de regresión logística lonxitudinal foron equipados con ecuacións de estimación xeneralizadas [31] como implementado no programa PROC GENMOD da versión SAS 9.1 (SAS Institute Inc, Cary, NC). Os efectos do tratamento estimáronse como diferenzas nas proporcións estimadas nos grupos de tratamento 2.
Utilizouse P <.05 (de 2 caras) para establecer significación estatística. Para os resultados primarios, calcularon os intervalos de confianza do 95% (IC) para os efectos medios do tratamento en cada punto de tempo designado. As probas globais da hipótese conxunta de ningún efecto de tratamento en ningún dos períodos designados realizáronse utilizando as probas de Wald [32] tal e como se implementaron en SAS. Estas probas explican a correlación intraindividual debido a repetidas medidas ao longo do tempo. [32]
A non adhesión ao tratamento asignado aleatoriamente pode significar que a análise de intención de tratar subestima o beneficio real do tratamento. [33,34] Como análise de sensibilidade previamente planificado, tamén estimamos unha análise lonxitudinal "tratada" baseada nas comparacións destes realmente tratado cirurxicamente e non operativamente. Utilizáronse medidas repetidas de resultados como variables dependentes e incluíuse o tratamento recibido como covariable variable no tempo. Fixéronse axustes para o tempo da cirurxía con respecto á data de inscrición orixinal para aproximar os tempos de seguimento designados. As variables de base que se atoparon individualmente para predicir os datos perdidos ou o tratamento recibido ao 1 ano incluíronse para axustarse a posibles confusións.
Resultados
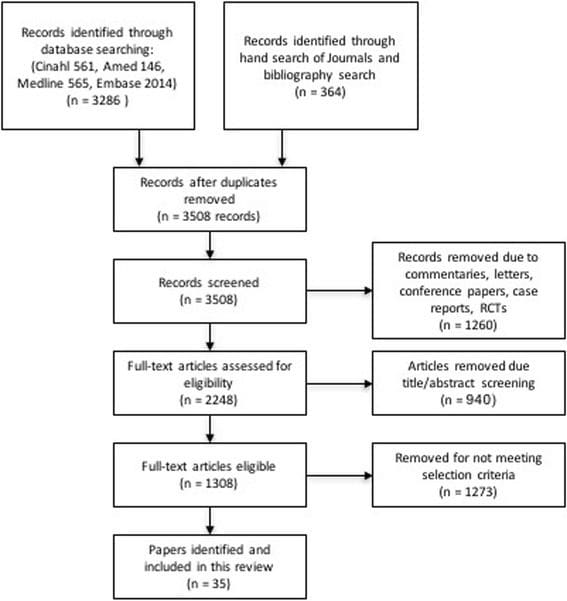
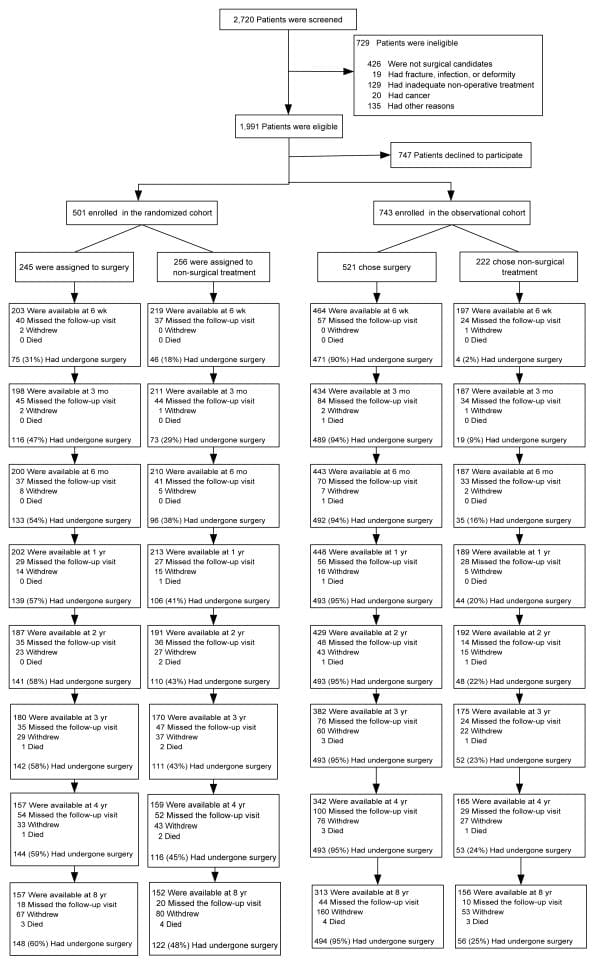
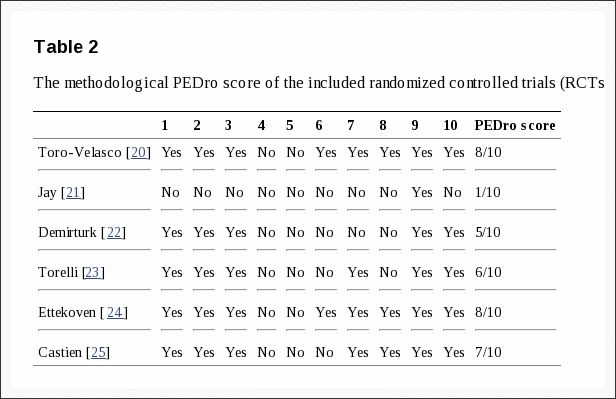
SPORT logrou a inscrición completa, con 501 (25%) de pacientes con 1991 subscritos no ensaios aleatorizados. Un total de participantes de 472 (94%) completaron polo menos a visita de seguimento de 1 e foron incluídos na análise. Os datos estaban dispoñibles entre 86% e 73% dos pacientes en cada un dos tempos de seguimento designados (Figura 1).
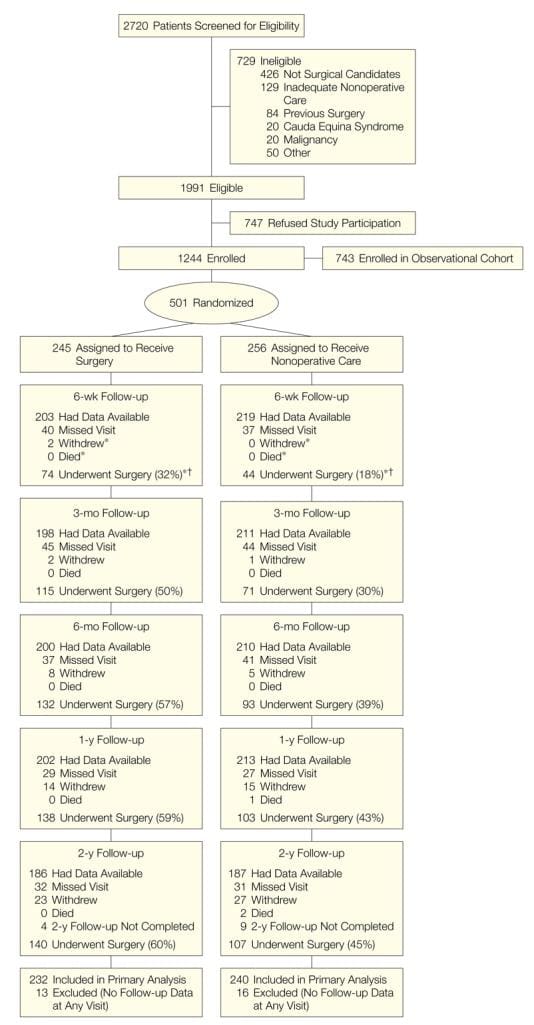
Imaxe 1: Diagrama de fluxo do ensaios SPORT de control aleatorio de hernias de disco: exclusión, inscrición, aleatorización e seguimento.
Características do paciente
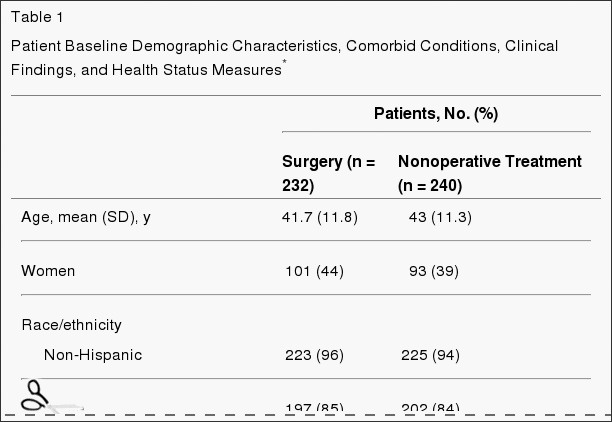
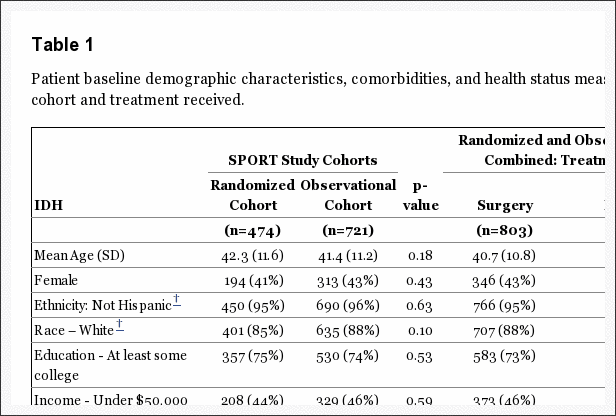
As características do paciente de liña base móstranse na Táboa 1. En xeral, a poboación do estudo tivo unha idade media de 42 anos, sendo maiorías masculinas, brancas, empregadas e asistindo polo menos a facultade; 16% estaba recibindo unha indemnización por discapacidade. Todos os pacientes tiveron dor de pés radiculares, 97% nunha distribución dermatomal clásica. A maior parte das hernias estiveron en L5-S1, posterolateral e foron extrusiones por criterios de imaxe. [14] Os grupos aleatorios 2 eran similares ao inicio.
Tratamentos non operatórios
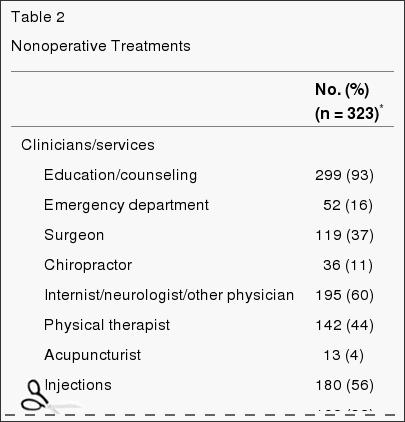
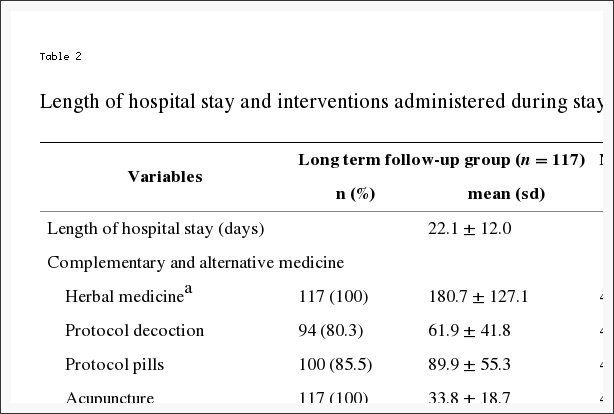
Unha variedade de tratamentos non operativos utilizáronse durante o estudo (Táboa 2). A maioría dos pacientes recibiron educación / Asesoramento (93%) e medicamentos antiinflamatorios (61%) (drogas anti-inflamatorias non esteroides, inhibidores de ciclo-oxigenase 2 ou esteroides orais); 46% recibiu opiáceos; máis de 50% recibiron inxeccións (por exemplo, esteroides epidurales); e 29% restricións de actividade prescritas. O 41% recibiu terapia física activa durante o proceso; Con todo, 67% recibíuno antes da inscrición.
Tratamento cirúrxico e complicacións
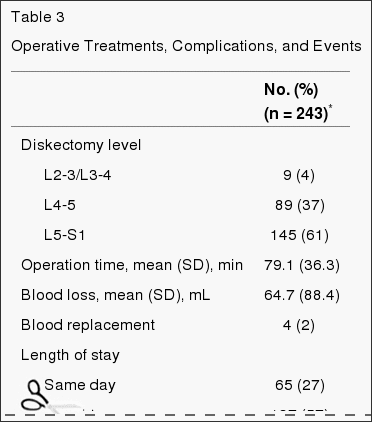
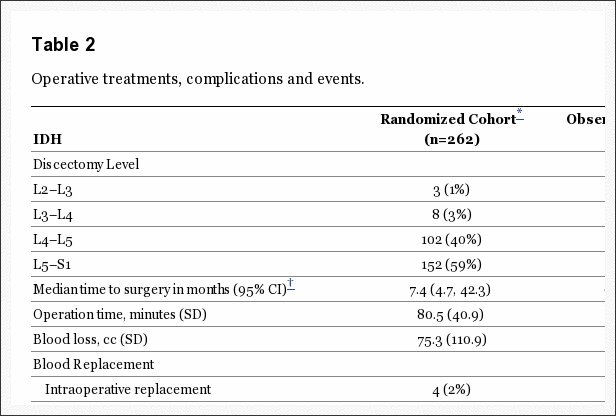
A táboa 3 dá as características do tratamento cirúrxico e as complicacións. O tempo mediano cirúrxico foi 75 minutos (gama interquartil, 58-90), cunha perda de sangue mediana de 49.5 ml (gama interquartil, 25-75). Só o 2% necesitou transfusións. Non houbo morte perioperatoria; O paciente 1 morreu por complicacións do parto 11 meses despois da matrícula. A complicación intraoperatoria máis común foi o desgarro dural (4%). Non houbo complicacións postoperatorias en 95% dos pacientes. A reoperación ocorreu en 4% dos pacientes dentro do ano 1 da cirurxía inicial; máis de 50% das reoperacións foron para hernias recorrentes ao mesmo nivel.
Non adherencia
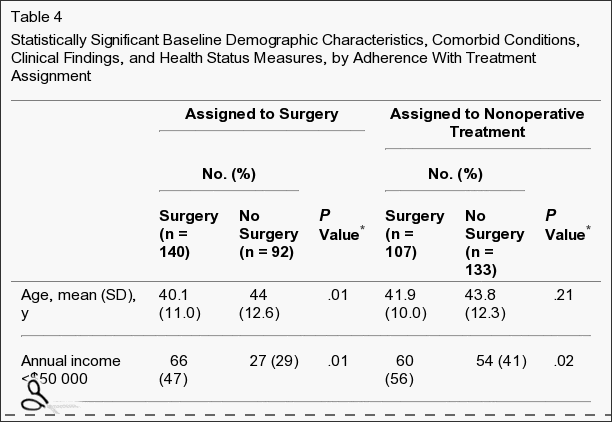
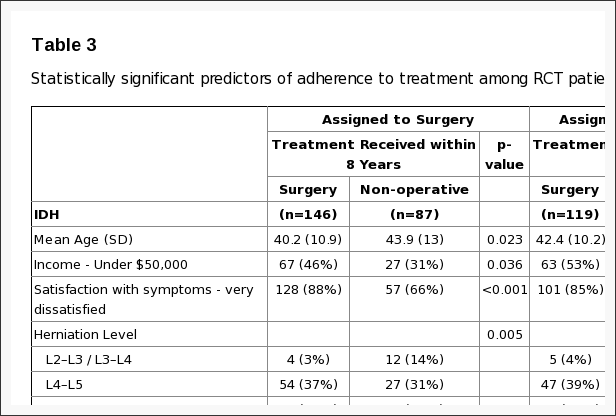
A falta de adhesión á asignación do tratamento afectou a ambos os grupos, é dicir, algúns pacientes do grupo de cirurxía optaron por demorar ou rexeitar a cirurxía, e algúns no grupo de tratamento non operativo cruzáronse para recibir cirurxía (Figura 1). As características dos pacientes cruzados que foron estatísticamente diferentes aos pacientes que non se cruzaron móstranse na táboa 4. Aqueles con máis probabilidades de cruzarse para recibir cirurxía tendían a ter ingresos máis baixos, peores síntomas basais, máis discapacidade basal no ODI e é máis probable que os seus síntomas empeoren na inscrición que os outros pacientes que reciben tratamento non operativo. Os máis propensos a cruzarse para recibir coidados non operativos eran maiores, tiñan ingresos máis altos, eran máis propensos a ter unha hernia de disco lumbar superior, menos probabilidades de ter un resultado positivo da proba de levantamento de pernas rectas, tiñan menos dor, mellor función física, menos con discapacidade na ODI, e eran máis propensos a cualificar os seus síntomas como mellores na inscrición que os outros pacientes con cirurxía.
Falta de datos
As taxas de datos perdidos foron equivalentes entre os grupos en cada punto de tempo, sen evidencia de deserción diferencial segundo o tratamento asignado. As características dos pacientes con visitas perdidas foron moi similares ás do resto da cohorte, agás que os pacientes con datos perdidos tiñan menos probabilidades de casarse, máis probabilidades de recibir unha compensación por discapacidade, máis probabilidade de fumar, máis probabilidades de mostrar debilidade motora de liña base , e tiña menores puntuacións de puntaje base de compoñentes mentales no SF-36.
Análise de intención de tratar
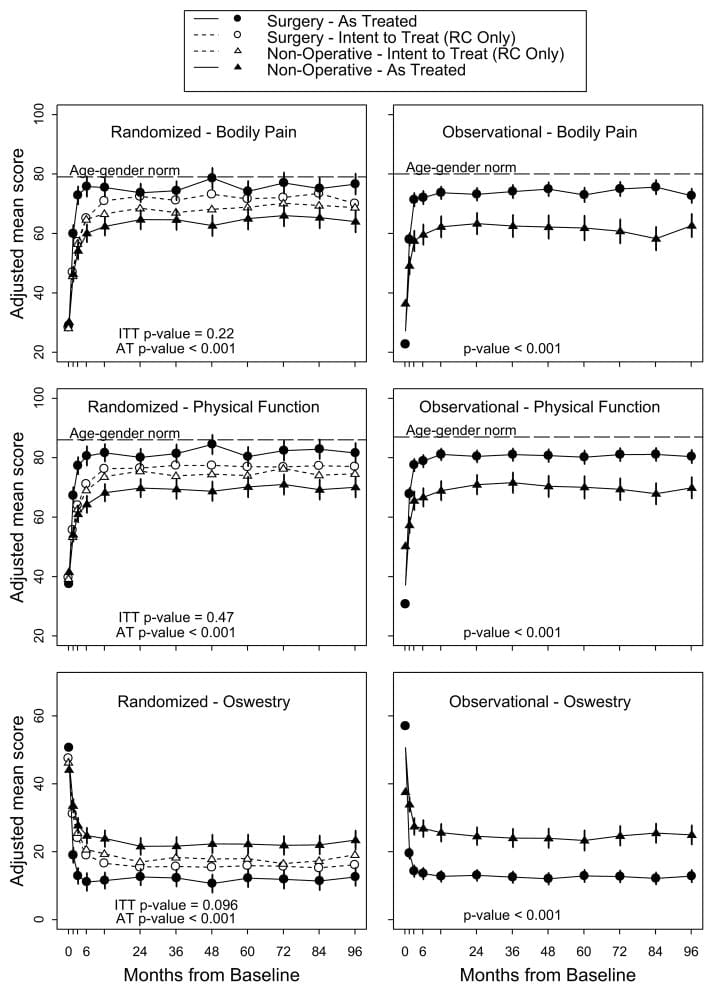
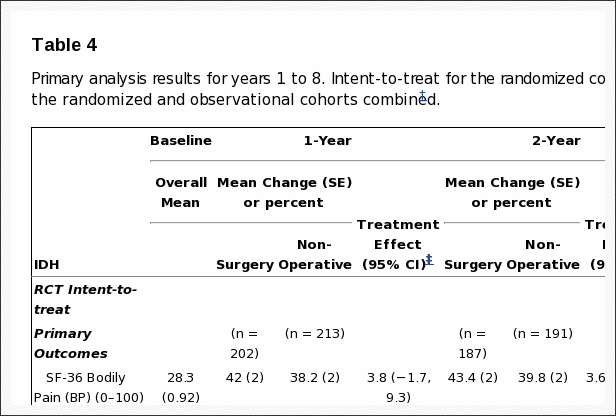
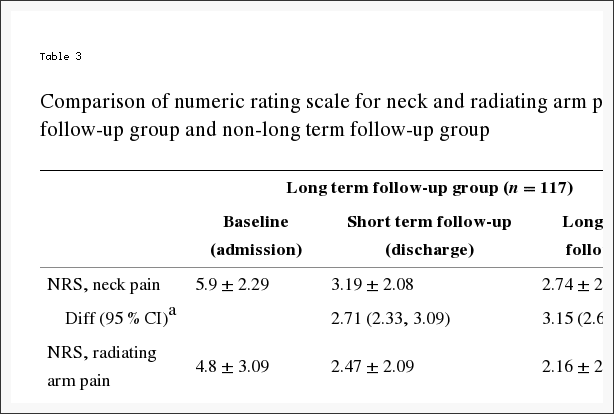
A táboa 5 mostra os cambios medios estimados desde o inicio e os efectos do tratamento (diferenzas nos cambios desde o inicio entre os grupos de tratamento) durante 3 meses, 1 ano e 2 anos. Para cada medida e en cada punto, o efecto do tratamento favorece a cirurxía. Os efectos do tratamento para os resultados primarios foron pequenos e non foron estadísticamente significativos en ningún dos puntos. Como se mostra na Figura 2, ambos os grupos de tratamento mostraron fortes melloras en cada un dos tempos de seguimento designados, con pequenas vantaxes para a cirurxía. Non obstante, para cada resultado primario a proba global combinada de calquera diferenza en calquera período non foi estatisticamente significativa. Esta proba explica correlacións intraindividuais como se describe na sección "Métodos".
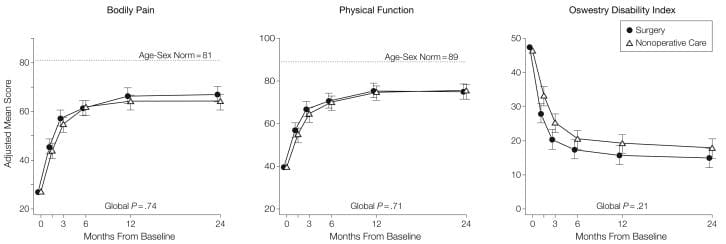
Imaxe 2: Resultados medios ao longo do tempo para SF-36 Dolores corporales e escalas de funcións físicas e Índice de discapacidade Oswestry.
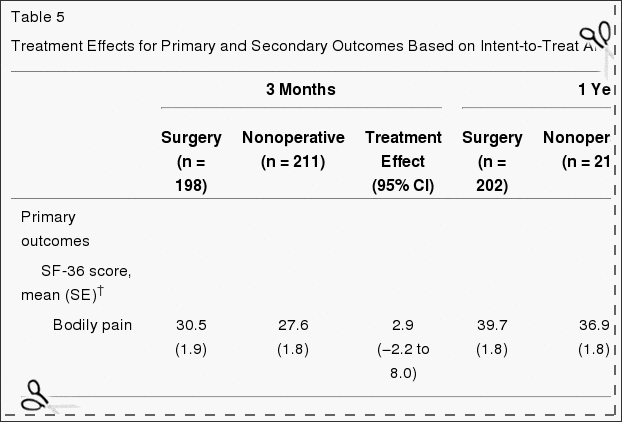
Táboa 5: Efectos do tratamento para os resultados primarios e secundarios baseados en análises de intención de tratar *
Para o resultado secundario da incomodidade da ciática, a táboa 5 e a figura 3 mostran que houbo maiores melloras no índice de inflexión da ciática no grupo de cirurxía en todos os tempos de seguimento designados: 3 meses (efecto do tratamento,? 2.1; IC do 95%,?) 3.4 a? 0.9), 1 ano (efecto do tratamento,? 1.6; IC do 95%,? 2.9 a? 0.4) e 2 anos (efecto do tratamento,? 1.6; IC do 95%,? 2.9 a? 0.3), con resultados de sendo a proba de hipótese global estatisticamente significativa (P = .003). A satisfacción do paciente cos síntomas e o tratamento mostrou pequenos efectos a favor da cirurxía mentres que o estado de traballo mostrou pequenos efectos en favor da atención non operativa, pero ningún destes cambios foi estatisticamente significativo. O progreso autovalorado mostrou unha pequena vantaxe estatisticamente significativa para a cirurxía (P = .04).
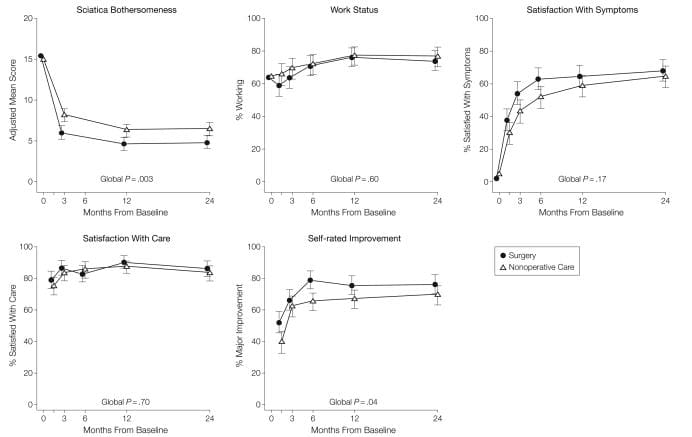
Imaxe 3: Medidas ao longo do tempo para o Índice de Bothersomeness de Sciatica, Estado de emprego, Satisfacción con síntomas, Satisfacción co coidado e Mellora autoestima.
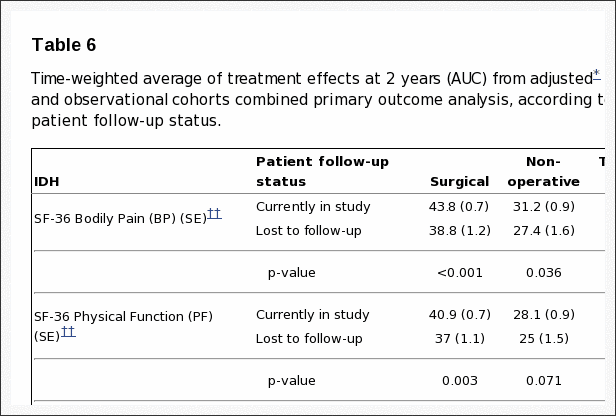
As análises tratadas baseadas no tratamento recibido realizáronse con axustes para o tempo da cirurxía e factores que afectan o cruzamento do tratamento e os datos que faltan. Estes deron resultados moi diferentes aos da análise de intención de tratar, con fortes vantaxes estatisticamente significativas observadas para a cirurxía en todos os tempos de seguimento durante 2 anos. Por exemplo, ao ano 1 os efectos estimados do tratamento para as escalas de dor corporal e función física SF-36, o ODI e as medidas ciáticas eran 15.0 (IC 95%, 10.9 a 19.2), 17.5 (IC 95%, 13.6 a 21.5 ),? 15.0 (IC do 95%,? 18.3 a? 11.7) e? 3.2 (IC do 95%,? 4.3 a? 2.1), respectivamente.
A análise de sensibilidade realizouse para 4 métodos analíticos diferentes para tratar os datos que faltan. Un método baseouse en cambios medios simples para todos os pacientes con datos nun determinado momento sen axuste especial para datos perdidos. Dous métodos empregaron métodos de imputación únicos: o valor de base reportado e o último valor reportado. [32] Este último método utilizou o mesmo enfoque de modelos mixtos para estimar os cambios medios que se indican na táboa 5, pero tamén se axustou para os factores que afectan a probabilidade de que falten datos. As estimacións do efecto do tratamento ao ano variaron de 1 a 1.6 para a escala de dor corporal SF-2.9, de 36 a 0.74 para a escala de función física, de 1.4 a 2.2 para a ODI e de 3.3 a 1.1 para as medidas ciáticas. Dados estes rangos, non parece haber diferenzas substanciais entre ningún destes métodos.

Insight do Dr. Alex Jimenez
Os síntomas de discos hernizados varían segundo o lugar da enfermidade e sobre os tecidos brandos circundantes afectados pola columna vertebral. As hernias de disco lumbar, unha das áreas máis comúns para que se produzan os discos herniados, caracterízanse pola compresión das raíces nerviosas ao longo da parte baixa e xeralmente poden causar síntomas de ciática. A cirurxía é normalmente recomendada para o tratamento de hernias de disco, pero moitos métodos de tratamento poden axudar a xestionar a condición sen necesidade de intervencións cirúrxicas. Un estudo de investigación realizado sobre ciática causado por hernias discográficas determinou que preto de 73 por cento dos participantes experimentaron unha mellora nos síntomas con tratamento non operativo. Os resultados deste artigo concluíron que o tratamento non operativo pode ser tan efectivo como a cirurxía no tratamento de discos herniados.
comentario
Os dous pacientes operados e non operados con hernia de disco intervertebral melloraron substancialmente durante un período de 2. A análise de intención de tratar neste proceso non mostrou efectos de tratamento estadísticamente significativos para os resultados primarios; as medidas secundarias de severidade ciática e progreso informado demostraron vantaxes estadísticamente significativas para a cirurxía. Estes resultados deben verse no contexto das taxas substanciais de non adherencia ao tratamento asignado. O patrón de non adherencia é sorprendente porque, a diferenza de moitos estudos cirúrxicos, tanto os grupos de tratamento cirúrxicos como non operatorios foron afectados. [35] O xuízo anterior máis comparable [8] tivo 26% de cruzamento en cirurxía no ano 1, pero só 2% cruzouse de cirurxía. A mestura de tratamentos debido o paso pode ser esperado para crear unha tendencia para o nulo. [34] Os grandes efectos observados na análise-tratado como e as características dos pacientes de cruzamento suxiren que a análise de intención de tratar subestimar a verdadeira efecto da cirurxía.
Os resultados do deporte son consistentes coa experiencia clínica en que o alivio da dor nas pernas foi a mellora máis notable e consistente coa cirurxía. É importante destacar que todos os pacientes deste ensaio tiveron dor nas pernas con exames físicos e descubrimentos de imaxe que confirmaron unha hernia de disco. Houbo pouca evidencia de dano por calquera dos tratamentos. Ningún paciente en ningún grupo desenvolveu síndrome de cauda equina; 95% dos pacientes cirúrxicos non tiveron complicacións intraoperatorias. A complicación máis común, o desgarro dural, ocorreu en 4% dos pacientes, similar ao 2% ao 7% observado no metanálisis por Hoffman et al., 7 2.2% visto no MLSS, [29] e 4% no serie recente de Stanford. [36]
Unha limitación é a posible falta de representatividade dos pacientes que acceden a ser aleatorizados a cirurxía ou coidados non operativos; Non obstante, as características dos pacientes que aceptaron participar no deporte foron moi similares ás doutros estudos. [29,36] A idade media dos anos 42 foi semellante á media das idades no MLSS, [29] da serie de Spangfort, [37] e o ensaio aleatorizado por Weber, [8] e só un pouco máis vello que os da serie recente de Stanford (37.5 anos). [36] A proporción de pacientes que recibiron compensación laboral no SPORT (16%) foi similar á proporción a poboación de Stanford (19%) pero menor que na poboación de MLSS (35%), que especificamente sobreamortou os pacientes que recibiron unha compensación. O estado funcional da liña base tamén era similar, cunha ODI base media de 46.9 en SPORT vs 47.2 na serie de Stanford, e unha puntuación base media da función física SF-36 de 39 en SPORT vs 37 no MLSS.
Non obstante, os criterios rigurosos de elixibilidade poden limitar a xeneralización destes resultados. Os pacientes non podían tolerar os síntomas durante as semanas 6 e pediron unha intervención quirúrgica anterior, nin foron pacientes sen signos claros e síntomas de radiculopatía con imaxe confirmatoria. Non podemos sacar conclusións sobre a eficacia da cirurxía nestes outros grupos. Non obstante, os nosos criterios de entrada seguiron as pautas publicadas para a selección do paciente para a discectomía electiva, e os nosos resultados deberían aplicarse á maioría dos pacientes que tiveron unha decisión quirúrgica. [38,39]
Para comprender completamente o efecto do tratamento da cirurxía en comparación co tratamento non operativo, convén ter en conta o resultado de cada grupo. As melloras coa cirurxía en SPORT foron similares ás das series anteriores ao ano: para o ODI, 1 puntos contra 31 puntos na serie de Stanford; para a escala de dor corporal, 34 puntos contra 40 na MLSS; e pola molestia da ciática, 44 puntos contra 10 na MLSS. Do mesmo xeito, Weber [11] reportou un 8% de "bos" resultados no grupo de cirurxía, en comparación co 66% que informou de "melloría importante" e un 76% satisfeito cos seus síntomas no DEPORTE.
As melloras observadas con tratamento non operativo no SPORT foron maiores que as do MLSS, o que resulta no pequeno efecto estimado do tratamento. A mellora non operativa dos puntos 37, 35 e 9 na dor corporal, a función física e sciatica molestos, respectivamente, foron moito maiores que as melloras dos puntos 20, 18 e 3 informados no MLSS. A maior mellora co tratamento non operativo no SPORT pode estar relacionada coa gran proporción de pacientes (43%) que se someteron a cirurxía neste grupo.
A principal limitación do DEPORTE é o grao de non adherencia cun tratamento aleatorizado. Dado este grao de cruzamento, é improbable que a análise de intención de tratar poida constituír a base dunha estimación válida do verdadeiro efecto do tratamento da cirurxía. A análise "como se trata" con axustes para posibles confundidores mostrou efectos moito maiores a favor do tratamento cirúrxico. Non obstante, este enfoque non ten a forte protección contra a confusión que proporciona a aleatorización. Non podemos excluír a posibilidade de que as diferenzas basais entre os grupos tratados ou a elección selectiva dalgúns pacientes, pero non doutros, para pasar á cirurxía, puidesen afectar estes resultados, incluso despois de controlar importantes covariables. Debido a restricións prácticas e éticas, este estudo non se enmascarou mediante o uso de procedementos simulados. Polo tanto, calquera mellora que se vexa coa cirurxía pode incluír algún grao de "efecto placebo"
Outra limitación potencial é que a elección de tratamentos non operativos foi a criterio do médico tratante e do paciente. Non obstante, tendo en conta a evidencia limitada sobre a eficacia para a maioría dos tratamentos non operativos para a hernia lumbar do disco e a variabilidade individual en resposta, a creación dun protocolo limitado e fixo para o tratamento non operativo non era clínicamente viable nin xeneralizable. Os tratamentos non operativos utilizados foron consistentes coas directrices publicadas. [17,38,39] Comparado co MLSS, SPORT tiña menor uso da restrición de actividade, manipulación da columna vertebral, estimulación nerviosa eléctrica transcutánea e aparellos e corsés e taxas máis altas de inxección de esteroides epidurales e uso de estupefacientes analxésicos. Este protocolo non operativo flexible tiña as vantaxes da individualización que consideraba as preferencias dos pacientes na elección do tratamento non operativo e de reflectir a práctica actual entre as prácticas de columna vertebral multidisciplinar. Non obstante, non podemos facer ningunha conclusión sobre o efecto da cirurxía fronte a ningún tratamento específico non operativo. Do mesmo xeito, non podemos evaluar adecuadamente a eficacia relativa de calquera diferenza na técnica quirúrgica.
Conclusión
Os pacientes en cirurxía e grupos de tratamento non operativos melloraron substancialmente durante os primeiros anos de 2. As diferenzas entre o grupo de mellóraa foron de forma consistente a favor da cirurxía para todos os resultados e en todos os períodos de tempo, pero foron pequenos e non estadísticamente significativos, agás para as medidas secundarias de severidade ciática e mellora autoapreciable. Debido ao alto número de pacientes que se cruzaron en ambas direccións, as conclusións sobre a superioridade ou equivalencia dos tratamentos non se xustifican con base na análise de intención de tratar só.
Agradecementos e notas ao pé
Ncbi.nlm.nih.gov/pmc/articles/PMC2553805/
Manipulación ou microdiscectomía para a ciática? Estudo clínico aleatorio prospectivo
Abstracto
Obxectivo: O obxectivo deste estudo foi comparar a eficacia clínica da manipulación da columna contra a microdiscectomía en pacientes con ciática secundaria a hernia de disco lumbar (LDH).
Métodos: Un centenar de vinte pacientes que presentaron a través da consulta electiva dos médicos de atención primaria aos cirurxiáns neuroquirúrxicos foron examinados consecutivamente por síntomas de radiculopatía lumbar unilateral secundaria a LDH en L3-4, L4-5 ou L5-S1. Quedan 40 pacientes consentidos consecutivos que cumpriron os criterios de inclusión (os pacientes deben ter fallado polo menos 3 meses de xestión non operativa, incluíndo tratamento con analxésicos, modificación do estilo de vida, fisioterapia, masaxe terapéutica e / ou acupuntura) foron asignados aleatoriamente a unha microdiscectomía quirúrgica ou a manipulación da quiropraxia quirúrgica estandarizada. Crossover ao tratamento alternativo foi permitido despois de 3 meses.
Resultados: En todas as medidas de resultado observouse unha mellora significativa nos dous grupos de tratamento fronte ás puntuacións de base ao longo do tempo. Despois do ano 1, a análise de seguimento ao tratar non revelou unha diferenza no resultado baseado no tratamento orixinal recibido. Non obstante, os pacientes 3 pasaron da cirurxía á manipulación da columna vertebral e non conseguiron melloras. Oito pacientes pasaron da manipulación da columna vertebral á cirurxía e melloraron ao mesmo nivel que as súas contrapartes cirúrxicas primarias.
Conclusións: O 60 por cento dos pacientes con ciática que fallaron noutra administración médica beneficiáronse da manipulación da columna na mesma medida que se realizasen unha intervención quirúrgica. De 40% deixou insatisfeito, a intervención quirúrgica posterior confire un excelente resultado. Os pacientes con síntoma de LDH que faltan a xestión médica deben considerar a manipulación da columna vertebral seguida da cirurxía si así o xustifican.
En conclusión, unha hernia de disco fai que a parte suave e central dun disco intervertebral abrumase unha lagrimas no seu anel fibroso como consecuencia da dexeneración, trauma, levantamento ou estrés. A maioría das hernias de disco poden curarse por si mesmas, pero as que se consideran severas poden requirir intervencións cirúrxicas para tratalos. Os estudos de investigación, como o anterior, demostraron que un tratamento non operativo pode axudar á recuperación dunha hernia de disco sen necesidade de cirurxía. Información referenciada desde o Centro Nacional de Información Biotecnolóxica (NCBI). O alcance da nosa información limítase á quiropráctica e ás lesións e as condicións da columna vertebral. Para discutir o tema, non dubide en preguntar ao Dr. Jimenez ou póñase en contacto connosco 915-850-0900 .
Comisariado polo Dr. Alex Jiménez

Temas adicionais: dor nas costas
Segundo as estatísticas, preto de 80% das persoas experimentarán síntomas de dor nas costas polo menos unha vez ao longo das súas vidas. A dor nas costas é unha queixa común que pode resultar debido a unha variedade de lesións e / ou condicións. Moitas veces, a dexeneración natural da columna vertebral coa idade pode causar dor nas costas. Os discos hernizados ocorren cando o centro suave e xel de un disco intervertebral empuxa unha lágrima no seu anel exterior de cartilaxe comprimindo e irritando as raíces nerviosas. As hernias de disco ocorren máis comúnmente ao longo da parte traseira ou columna lumbar, pero tamén poden ocorrer ao longo da columna vertebral cervical ou o pescozo. O impacto dos nervios atopados na zona lumbar debido a lesións e / ou unha enfermidade agravada pode provocar síntomas de ciática.

TEMA IMPORTANTE: EXTRA EXTRA: ¡un máis saudable!
OTROS TEMAS IMPORTANTES: EXTRA: lesións deportivas? | Vincent García | Paciente | El Paso, TX Quiroprácticos